-
Die Covid-19-Pandemie hat den Mangel an Gesundheitspersonal als globales Problem offen zutage treten lassen. Dies gilt auch für die Rekrutierung, Aus- und Weiterbildung sowie die Verteilung von Gesundheitsfachkräften. International fehlt es an belastbaren Governance-Strukturen.
-
Die Stärkung von Gesundheitsfachkräften kann dazu beitragen, die Ziele der Nachhaltigkeitsagenda der Vereinten Nationen zu erreichen, vor allem in den Bereichen Gesundheit, Sicherheit, Wirtschaft und Geschlechtergerechtigkeit.
-
Der Länderkontext Ghanas offenbart zentrale Herausforderungen. Zu nennen sind der Mangel an und die ungleiche Verteilung von Gesundheitspersonal, fehlende Ausstattung in Gesundheitseinrichtungen, begrenzter fiskalischer Spielraum, eine unzureichende Informationslage zum Gesundheitspersonal, Migration und die kaum vorhandene Aufnahmefähigkeit des Arbeitsmarktes für ausgebildetes Personal.
-
Externe Akteurinnen und Akteure wie Deutschland haben nur begrenzten Handlungsspielraum in der bilateralen Zusammenarbeit. Doch selbst diesen nutzen sie nicht genug dafür, die Chancen für eine nachhaltige Stärkung des Gesundheitspersonals mit positiven Effekten auf andere Politikfelder zu ergreifen. Entwicklungs- und außenpolitisch könnte sich die Bundesregierung mit einem intensivierten internationalen Engagement im Gesundheitssektor langfristige Partnerschaften mit Ländern des Globalen Südens sichern.
-
Eine nachhaltige globale Gesundheitspersonalpolitik sollte sich auf folgende bi- und multilaterale Handlungsoptionen konzentrieren: Gesundheitsdaten, Training von Gesundheitspersonal, Ausstattung mit Gesundheitsgütern, bedarfsorientierte Migrationsprogramme und nachhaltige Finanzierung der globalen Gesundheitsgovernance.
Inhaltsverzeichnis
1 Problemstellung und Empfehlungen
2 Gesundheitsfachkräfte als Schlüssel für nachhaltige Entwicklung
2.1 Gesundheitspersonal als Systemstärker
2.2 Für Gesundheit, Wohlbefinden und Sicherheit
2.3 Für nachhaltiges Wirtschaften
2.4 Für eine gesundheitssystemstärkende Migrationspolitik
2.5 Für Geschlechtergerechtigkeit
2.6 Entwicklungspolitischer Handlungsbedarf
3 Fallstudie: Ghana als Partnerland in Gesundheit
3.1 Pluralistisches Gesundheitssystem
3.2 Strukturen für das Gesundheitspersonal
3.3 Politiken für das Gesundheitspersonal
3.4 Finanzierung des Gesundheitspersonals
3.5 Herausforderungen für das Gesundheitspersonal
4 Externe Akteurinnen und Akteure und das Gesundheitspersonal in Ghana
4.1 Grenzen und Chancen des externen Engagements
4.2 Notwendige Koordinierung von und zwischen externen Akteurinnen und Akteuren
4.3 Nachhaltige Förderung des Gesundheitspersonals
5.1 In Gesundheitsdaten öffentlich investieren
5.2 Migrationsprogramme mit Bedacht einsetzen
5.3 Trainings und Ausrüstung bedarfsorientiert ausrichten
5.4 Nachhaltige Eigenfinanzierung begleiten
Problemstellung und Empfehlungen
In der anhaltenden Covid-19-Pandemie wurden der Entwicklung, Produktion und Verteilung von Impfstoffen und Arzneimitteln oder der Bevorratung medizinischen Equipments viel Aufmerksamkeit geschenkt. Zwar wird die Ressource Gesundheitsfachkraft als essentieller Baustein widerstandsfähiger Gesundheitssysteme anerkannt. Doch fehlt es bisher an belastbaren Governance-Strukturen und ‑Instrumenten für das weltweite Management und die Stärkung von Gesundheitspersonal. Währenddessen bilden der Mangel an Gesundheitsfachkräften und deren ungleiche Verteilung eine globale Herausforderung, die durch die Pandemie weiter verstärkt wird.
Nicht nur ist Gesundheitspersonal ein außerordentlich wichtiger Faktor für den Aufbau einer resilienten Gesundheitsinfrastruktur. Darüber hinaus kann die Investition in Gesundheitsfachkräfte positive Wechselwirkungen mit anderen Politikbereichen entfalten, im Sinne der »Agenda 2030 für nachhaltige Entwicklung« der Vereinten Nationen. So trägt qualifiziertes und ausreichend verfügbares Gesundheitspersonal zu Gesundheit und Wohlbefinden der Menschen bei. Es sorgt aber auch für mehr staatliche Legitimität in der Bevölkerung, was wiederum die Stabilität von Gesellschaften erhöhen kann. Als Jobmotor stärkt das Gesundheitswesen nicht nur die Wirtschaft, sondern bietet vor allem Frauen Möglichkeiten zur ökonomischen Selbstermächtigung, da im Gesundheitswesen weltweit mehrheitlich Frauen in den einschlägigen Gesundheitsberufen (Pflegekräfte, Hebammen, Community Health Worker) angestellt sind.
Der Länderkontext Ghanas zeigt, dass selbst eine Regierung, die erhebliche politische und finanzielle Ressourcen für die Ausbildungsförderung des öffentlichen Gesundheitspersonals aufgebracht hat, immer noch vor schwierigen Herausforderungen steht. Dazu zählt besonders die Beschäftigung der ausgebildeten Arbeitskräfte und ihre Integration in den Arbeitsmarkt. Der begrenzte fiskalische Spielraum für den Gesundheitssektor ist eines der größten Hindernisse gerade für attraktive Beschäftigungsmöglichkeiten im öffentlichen Gesundheitswesen. Viele Länder sehen sich mit diesem Grundproblem konfrontiert. In Ghana können die weitaus meisten ausgebildeten Gesundheitsfachkräfte nicht vom Gesundheitssystem aufgenommen werden. Gleichzeitig aber herrscht in ländlichen Regionen ein Mangel an solchen Fachkräften, besonders an spezialisierten Fachärztinnen und ‑ärzten. Zusätzlich wird Ghana durch Emigrationsströme des Gesundheitspersonals vor allem in die Industriestaaten herausgefordert. Neben öffentlich beschäftigtem Gesundheitspersonal mangelt es zudem an Infrastruktur und Equipment, hauptsächlich in ländlichen Gebieten, und schließlich auch an Daten, mit denen sich die Leistungsfähigkeit des Gesundheitssystems und intersektorale Effekte erfassen ließen.
Viele dieser Herausforderungen spiegeln sich nicht nur in anderen Länderkontexten, sondern auch auf der globalen Governance-Ebene wider. Das gilt in erster Linie dort, wo es an ausfinanzierten Instrumenten zur ethischen Regulierung von Gesundheitsmigration, an harmonisierten Informationssystemen oder Finanzierungsmechanismen zur Investition in Gesundheitspersonal fehlt.
Daher darf die Rolle externer Akteurinnen und Akteure wie etwa Deutschlands nicht unterschätzt werden, die sie in lokalen und multilateralen Gefügen für das Gesundheitspersonal spielen. Die größten Stolpersteine beim bilateralen Engagement bilden die defizitäre Koordination mit anderen internationalen Institutionen und Staaten und die Setzung der eigenen Agenda, ohne lokale Bedarfe ausreichend zu beachten. Ein plötzlicher Abzug von Geldern aus Ländern mittleren Einkommens oder die Abwerbung von Gesundheitsfachkräften sind ebenfalls in eigene Außenpolitiken einzubeziehen, die bilaterale Gesundheitskooperationen zum Ziel haben oder die Gesundheitspolitik der Partnerländer beinträchtigen können. Gewiss ist der Handlungsspielraum externer Akteurinnen und Akteure begrenzt, da diese beispielsweise nicht vollständig die Lohnzahlungen für das Gesundheitspersonal übernehmen können. Dennoch gibt es zahlreiche Handlungsoptionen, mit denen sich das Gesundheitspersonal nachhaltig stärken ließe.
Klassische Ausprägungen des Engagements externer Regierungen und internationaler Gesundheitsinitiativen, wie die Durchführung von Trainings und die Bereitstellung von Ausrüstung, sollten nicht aufgegeben, aber differenzierter und bedarfsorientierter gestaltet werden. So können nationale Trainingsstrukturen verbessert und Equipment nicht nur zu Trainingszwecken bereitgestellt werden, sondern auch für den breiteren öffentlichen Gesundheitssektor.
Die Bundesregierung kann Länder, die ihre Abhängigkeit von externen Geldern verringern wollen, zudem in der nachhaltigen Eigenfinanzierung ihres Gesundheitswesens begleiten. Dafür kann Deutschland in höherem Maße als bisher Erfahrungen aus dem eigenen nationalen Gesundheitswesen in die Außenpolitik einbringen. Auf diese Weise ließen sich der Austausch mit Partnerländern gemäß ihren Bedarfen fördern, eigene Ressourcen mobilisieren und langfristige internationale Partnerschaften über den Gesundheitssektor ausbauen.
Migrationsprogramme sind zwar keine nachhaltige Lösung, können aber mittelfristig als Brückenlösung genutzt werden. Sie können der Arbeitslosigkeit von Gesundheitspersonal in Partnerländern entgegenwirken und die Weiterbildung von Spezialisierungen fördern. Dazu können Aus- und Weiterbildungspartnerschaften dienen.
Ebenso können externe Akteurinnen und Akteure wie Deutschland den Auf- und Ausbau von Gesundheitsinformationssystemen unterstützen. Dabei können sie den Grundstein für eine Bedarfsanalyse legen, die evidenzgeleitete Politiken befördert und gesundheitssystemische Ansätze verfolgt. Dies kann Deutschland nicht nur durch bilaterale Kanäle, sondern auch multilateral vorantreiben.
Schließlich bedarf es auf globaler Ebene größeren Einsatzes, um die Globale Strategie der Weltgesundheitsorganisation (World Health Organization, WHO) für Gesundheitspersonal ambitionierter als bislang zu verfolgen.
Gesundheitsfachkräfte als Schlüssel für nachhaltige Entwicklung
Die Covid-19-Pandemie hat sowohl Schwachstellen in Gesundheitssystemen offengelegt als auch die Abhängigkeit aller gesellschaftlichen Bereiche von der Funktionsfähigkeit dieser Systeme. Viel wurde über medizinisches Equipment diskutiert: über fehlende Bettenkapazitäten und Beatmungsgeräte, über zu wenige Impfstoffdosen, Medikamente und Tests und deren Fehlverteilung. Dabei wurde zwar die Belastung und unzureichende Entlohnung von Fachkräften beklagt, doch es folgten kaum politische Maßnahmen. Wer soll Patientinnen und Patienten in Intensivbetten versorgen und die Beatmung sicherstellen? Wer entwickelt Impfstoffe, entscheidet über die Verteilung und organisiert sie? Wer verschreibt Medikamente und überwacht deren Gabe sowie die Entwicklung positiver Testergebnisse? Wer berät politische Entscheidungsträgerinnen und -träger auf der Grundlage der bestverfügbaren Evidenz? Für all diese Aufgaben eines Gesundheitssystems werden flächendeckend gut ausgebildete und motivierte Fachkräfte benötigt.
Die Pandemie macht Herausforderungen für Gesundheitspersonal auf drastische Weise sichtbar.
Die WHO hat 2021 zum Jahr der Gesundheits- und Pflegekräfte (Year of the Health and Care Workers) ausgerufen.1 Mit dieser bewussten Themenauswahl priorisiert sie eine der größten globalen Herausforderungen: den weltweiten Mangel an und die Fehlverteilung von Gesundheitsfachpersonal. Besonders in der Pandemie offenbaren sich zentrale Herausforderungen für das Gesundheitspersonal, das als essentieller Baustein von Gesundheitssystemen fungiert (siehe Grafik 1, S. 8). Zwar wurde in der Covid-19-Pandemie erkannt, wie außerordentlich wichtig Gesundheitspersonal für mehr Resilienz der Gesundheitssysteme ist. Globale Investitionen in solches Personal sind aber bisher ausgeblieben. Beim G20-Gipfel zu Globaler Gesundheit im Mai 2021 bekannten sich Staats- und Regierungschefinnen und ‑chefs zur Relevanz von Investitionen in das weltweite Gesundheitspersonal. Konkrete Maßnahmen jedoch folgten nicht.2
Vor allem globale öffentlich-private Gesundheitspartnerschaften – wie der Access to Covid-19 Tools (ACT) Accelerator, die Impfallianz Gavi und der Globale Fonds zur Bekämpfung von Aids, Tuberkulose und Malaria (Global Fund to Fight Aids, Tuberculosis and Malaria, GFATM) – besitzen Instrumente, die unter anderem zum Ziel haben, Gesundheitspersonal zu unterstützen.3 Diese Instrumente konzentrieren sich vorrangig auf die Beschaffung medizinischer
Schutzkleidung für das Gesundheitspersonal und zu einem kleineren Teil auf das Training der Fachkräfte für die Durchführung von Tests oder Impfungen. Was fehlt, ist ein umfassender globaler Mechanismus, um Gesundheitsfachkräfte in und nach der Pandemie zu stärken.
Die WHO hat mittlerweile erkannt, dass Gesundheitsfachkräfte einen wichtigen Beitrag dazu leisten können, die Ziele für nachhaltige Entwicklung (Sustainable Development Goals, SDGs) der Agenda 2030 der Vereinten Nationen zu erreichen. Dagegen sehen bedeutende Staaten wie Deutschland das Gesundheitspersonal noch nicht als Priorität der globalen Gesundheitspolitik an.4 Die Förderung und Verteilung von Gesundheitspersonal wird oft als nationale Verantwortung betrachtet, was internationale Kooperation erschwert. Gleichzeitig verhindert der bisherige Mangel an langfristigen Investitionen, dass das Thema auf der politischen Prioritätenliste nach oben rückt. Investitionen in Gesundheitspersonal setzen langfristiges Engagement voraus. Dadurch wäre ein möglicher Erfolg erst weit in der Zukunft festzustellen. Hinzu kommt, dass solche langfristigen Initiativen komplexe Kausalketten aufweisen, so dass positive oder negative Auswirkungen oft schwer zu messen sind. Dies ist ein Hemmschuh für ambitioniertes internationales Handeln. Hier ist ein langer Atem notwendig. Mitunter fehlt es auch an einem breit gefassten Verständnis von Gesundheitspersonal. So dominiert in politischen Debatten die verkürzte Vorstellung, bei Gesundheitsfachkräften handle es sich um medizinische Beschäftigte für die unmittelbare medizinische Versorgung von Menschen, also primär um Ärztinnen und Ärzte und sekundär um Krankenpflegepersonal. Das erschwert Querverbindungen zu anderen Bereichen und führt dazu, dass die Rolle nichtmedizinischen Gesundheitspersonals wie Sozialarbeiterinnen und ‑arbeiter, Verwaltungspersonal im Gesundheitswesen oder Community Health Worker unterschätzt wird. Letztere können unter anderem auch zur sexuellen Aufklärung und damit maßgeblich zur Selbstbestimmung von Frauen beitragen.5 Die Gruppe der Community Health Worker ist von der aktuellen Pandemie besonders stark betroffen, da sie nicht immer als Gesundheitspersonal zählen (zum Beispiel in Brasilien) und deshalb kaum von Trainings, Schutzausrüstung sowie Berufs- und Unfallversicherungen profitieren.6
Die WHO legt ein breites Verständnis zugrunde, dem gemäß der Begriff Gesundheitsfachkräfte all jene Personen umfasst, deren Handlungen in erster Linie die Gesundheit von Menschen fördern sollen. Das schließt Arbeit im privaten oder öffentlichen Sektor ein, sowohl bezahlte und unbezahlte Tätigkeiten als auch Vollzeit- und Teilzeitbeschäftigungen.7
Gesundheitspersonal als Systemstärker
Das dritte Ziel für nachhaltige Entwicklung »Gesundheit und Wohlbefinden für alle« (Sustainable Development Goal 3, SDG 3) der Agenda 2030 der Vereinten Nationen besagt unter anderem, dass allen Menschen weltweit eine allgemeine Gesundheitsversorgung (Universal Health Coverage, UHC, als SDG 3.8) zusteht – erbracht von qualifiziertem Gesundheitsfachpersonal. Die Leistungen, die es erbringen muss, um als Gesundheitspersonal zu gelten, lassen sich mit dem sogenannten Essential Public Health Operations (EPHOs)-Modell der WHO spezifizieren. Nach den EPHOs bestehen Gesundheitssysteme aus zehn Kernbereichen:8
-
Beobachtung der Gesundheit und des Wohlbefindens von Menschen (EPHO 1)
-
Monitoring und Reaktion bei Gesundheitsrisiken und Notfällen (EPHO 2)
-
Gesundheitsschutz einschließlich Umweltschutz, Arbeitsschutz oder Ernährungssicherheit (EPHO 3)
-
Gesundheitsförderung einschließlich Aktivitäten, welche auf soziale Determinanten und gesundheitliche Ungleichheiten abzielen (EPHO 4)
-
Krankheitsprävention einschließlich der Früherkennung von Krankheiten (EPHO 5)
-
Sicherstellung der Governance von Gesundheit und Wohlbefinden (EPHO 6)
-
Sicherstellung von genügend und kompetentem öffentlichem Gesundheitspersonal (EPHO 7)
-
Sicherstellung nachhaltiger Organisationsstrukturen und der Finanzierung (EPHO 8)
-
Öffentlichkeitsarbeit und soziale Mobilisierung für Gesundheit (EPHO 9)
-
Förderung öffentlicher Forschung des Gesundheitswesens für Politik und Praxis (EPHO 10)
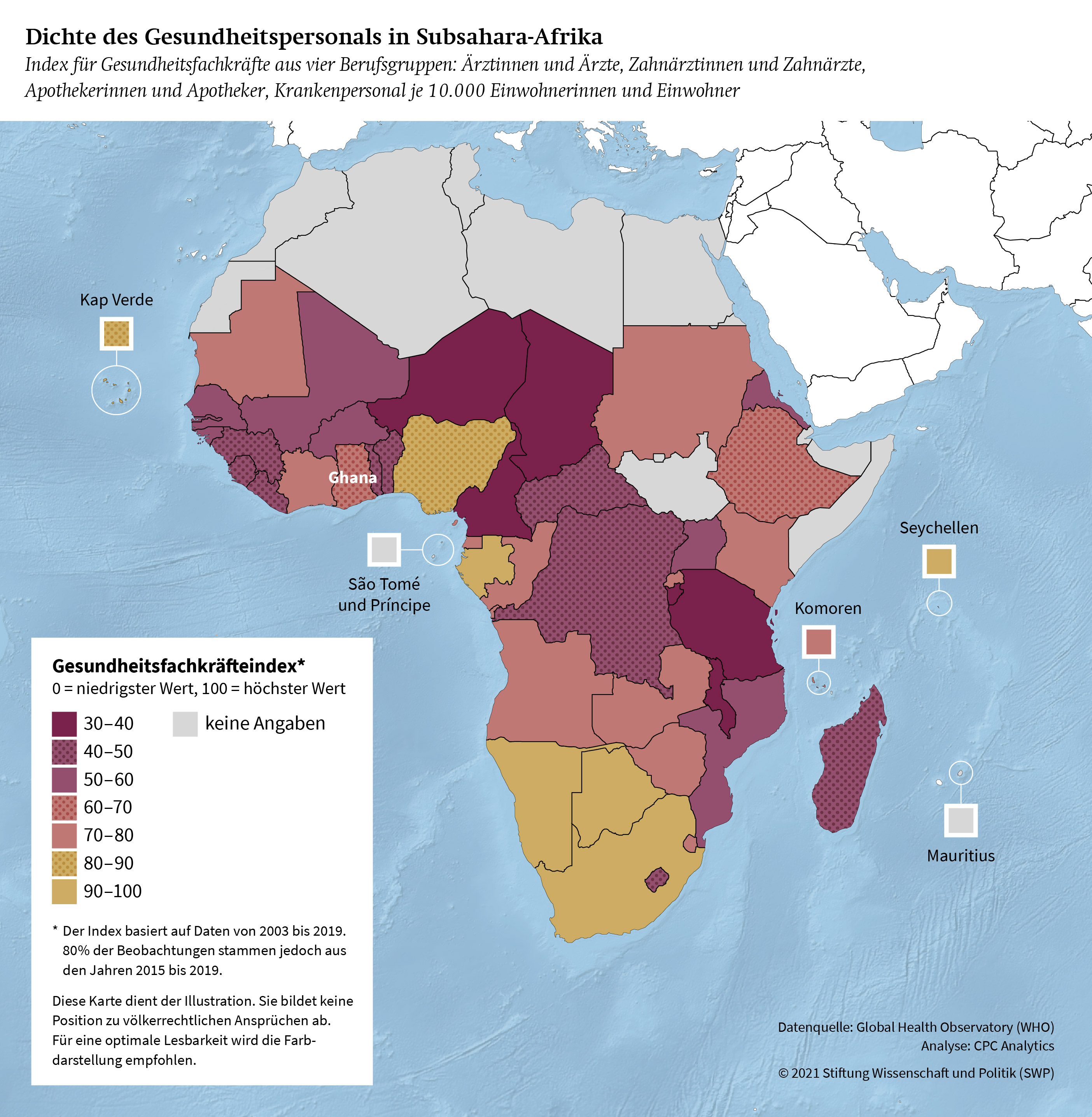
Gesundheitspersonal sollte demnach zu mindestens einem dieser zehn EPHOs beitragen, um als solches definiert zu werden. Das schließt also auch Beschäftigte in Gesundheitsministerien ein, die zumindest zu EPHO 6, wenn nicht sogar zu EPHO 8, 9 und 10 einen Beitrag leisten. Jedoch zeigt ein Blick auf die Datenlage beispielsweise für Subsahara-Afrika, dass hauptsächlich Daten aus klassischen Gesundheitsberufen vorliegen, etwa die Anzahl der Ärztinnen und Ärzte. Doch selbst wenn nur vier Berufsgruppen betrachtet werden, wird deutlich, dass die Dichte des Gesundheitspersonals von Land zu Land erheblich variiert (siehe Grafik 2, S. 11). Auch innerhalb von Ländern ist davon auszugehen, dass das Gesundheitspersonal geografisch ungleich verteilt ist, wobei sich die Mehrheit der Gesundheitsfachkräfte in Ballungsräumen findet.9
Seitens der WHO hat Generaldirektor Tedros Adhanom Ghebreyesus mehrfach die Rolle von Gesundheitsfachkräften in vorderster Reihe betont.10 Bei der Weltgesundheitsversammlung im Mai 2021 wurde die hohe Bedeutung des Gesundheitspersonals mit zwei Resolutionen unterstrichen. Darin werden die Mitgliedstaaten der WHO aufgefordert, das zentrale globale Rahmenwerk für Gesundheitsfachkräfte, die Global Strategy on Human Resources for Health Workforce 2030 (Global Strategy), durch Investitionen und Überprüfungsmechanismen umzusetzen. Diese Strategie aus dem Jahre 2016 ist jedoch weder bindend, noch wird sie bisher ambitioniert von den Mitgliedstaaten der WHO unterstützt. Der fünfjährige Aktionsplan zur Strategie ist unterfinanziert und wenig sichtbar, da viele Mitgliedstaaten den Mehrwert dieser langjährigen Investition nicht erkennen und die Belange von Gesundheitsfachkräften vor allem als Angelegenheit nationalstaatlicher Verantwortung betrachten.11 Dabei berührt die Erbringung von Gesundheitsdienstleistungen in nationalen Gesundheitssystemen mehrere politische Dimensionen:
Für Gesundheit, Wohlbefinden und Sicherheit
Erstens sind Gesundheit und Wohlbefinden von Menschen maßgeblich abhängig von der Bereitstellung von und Versorgung mit Gesundheitsdienstleistungen als Aufgabe nationaler Gesundheitspolitiken. Für Personen, die Zugang zu einer hochwertigen Versorgungsinfrastruktur haben, verbessern sich die Voraussetzungen für ein langes, gesundes Leben. Hierbei spielt das Gesundheitspersonal eine entscheidende Rolle. Besonders Kranken- und Altenpflegerinnen und ‑pfleger sowie Hebammen und Community Health Worker bilden das Rückgrat von Gesundheitssystemen. Sie sind unerlässlich für die Förderung und Aufrechterhaltung der Bevölkerungsgesundheit und für den Gesundheitsschutz als Teil der kritischen Infrastruktur.12
Aufgabe nationaler Gesundheitspolitik ist es, Bedarfe in der Gesundheitsversorgung zu erkennen, Konzepte gegen Fehl-, Über- und Unterversorgung mit Gesundheitsfachkräften zu erarbeiten und durchzusetzen sowie für die Gehälter dieser Fachkräfte aufzukommen. Die Personalkosten bilden in nahezu allen Ländern den größten Kostenpunkt bei staatlichen Gesundheitsausgaben. Gleichzeitig sind Investitionen in Gesundheitsfachpersonal sowie ihre Aus- und Weiterbildung in den weitaus meisten Ländern weltweit chronisch unterfinanziert. Das lässt sich an den Gehältern der Fachkräfte ablesen. So gibt es ein Gehaltsgefälle zwischen den Qualifikationsniveaus, sowohl innerhalb von Ländern als auch zwischen ihnen. Gehälter von Beschäftigten im Gesundheitswesen weisen zudem eine negative Korrelation mit dem Bruttoinlandsprodukt (BIP) auf, das heißt Länder mit niedrigerem Einkommen zahlen ihren Beschäftigten im Gesundheitswesen im Vergleich mehr als Länder mit höheren.13 Dies stellt afrikanische Staaten mit geringem Einkommen vor große Herausforderungen, da sie sich 2001 in der Abuja-Erklärung verpflichtet haben, mindestens 15 Prozent der jährlichen Staatsausgaben für Gesundheit bereitzustellen.14 Verhältnismäßig hohe Personalkosten lassen dann wenig Spielraum für Gesundheitsgüter und ihre Infrastruktur. Das kann Gesundheitssysteme schwächen.
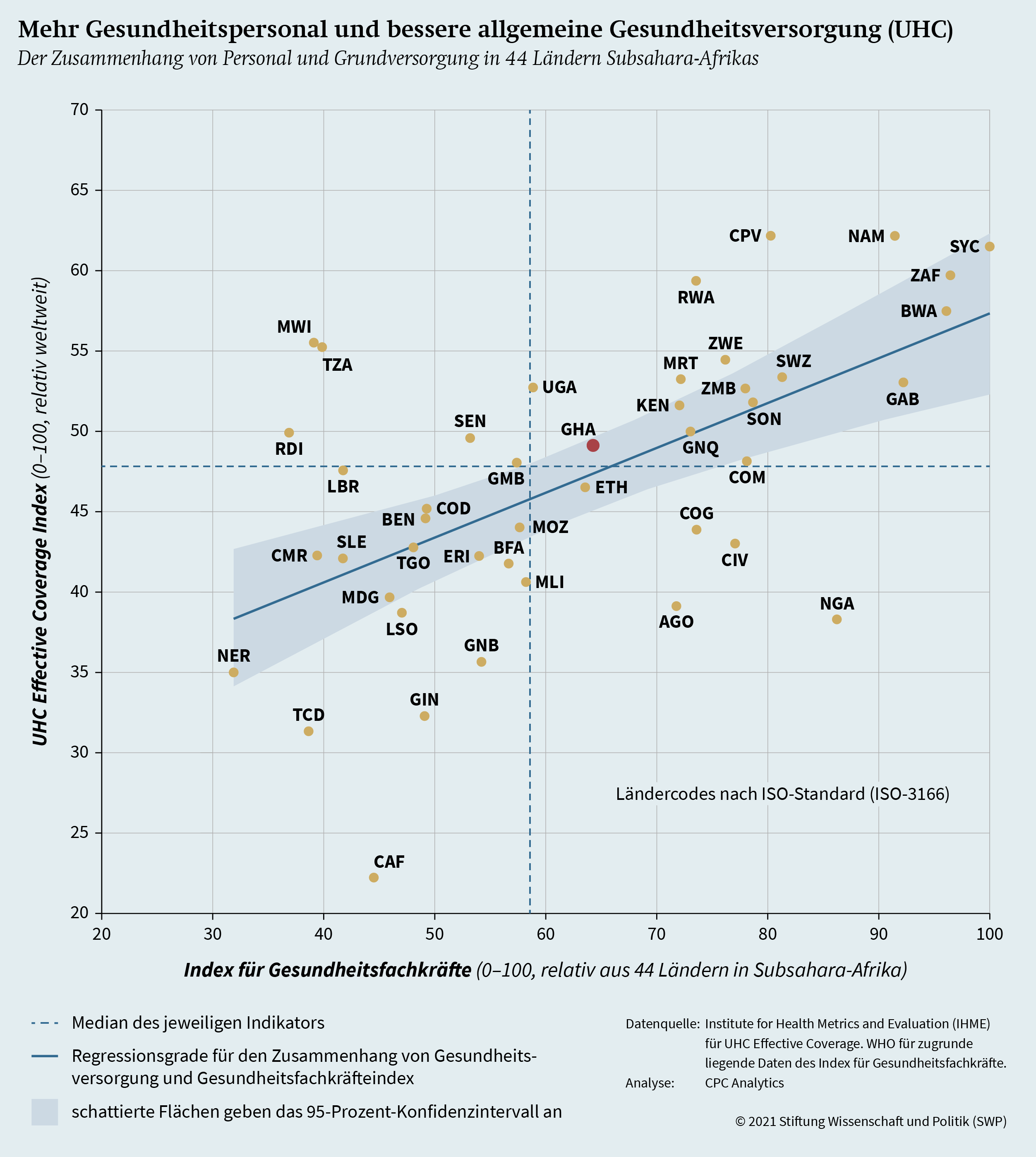
Grafik 3 (S. 13) zeigt, dass eine Steigerung der Kapazität an Gesundheitsfachkräften mit einer höheren Abdeckung effektiver Gesundheitsdienstleistungen einhergeht. Im UHC Effective Coverage Index, mit dem sich Korrelationen ermitteln lassen, werden effektive Gesundheitsdienstleistungen nicht nur daran gemessen, wie viele Menschen Zugang zu grundlegenden Gesundheitsdiensten haben, sondern auch daran, inwiefern diese Dienste den Gesundheitsbedürfnissen der jeweiligen Länder angepasst sind. So braucht eine jüngere Bevölkerung in einigen Bereichen mehr Unterstützung, zum Beispiel bei begleiteten Geburten, als eine alternde Gesellschaft, die wiederum vermehrt auf Pflegedienstleistungen angewiesen ist.
Doch nicht nur die Anzahl, sondern auch die gleichmäßige Verteilung von Gesundheitsfachkräften in einem Land erhöht flächendeckend die Qualität der Gesundheitsdienste und verbessert damit Versorgung und Gesundheit der Bevölkerung. Gesundheitspersonal hat dabei das Potential, auf verschiedene Bedürfnisse von Gesellschaften einzugehen und damit eine bessere allgemeine Gesundheitsversorgung (Universal Health Coverage, UHC) zu gewährleisten. So spielen Krankenpflegerinnen und ‑pfleger eine zentrale Rolle bei der integrierten Pflege älterer Menschen, bilden zugleich aber auch das Rückgrat von Gesundheitsleistungen an Schulen für Kinder und Jugendliche.15
Gesundheitspersonal kann dafür sorgen, dass Länder Pandemien besser bewältigen.
Positive Effekte der Arbeit kompetenten Gesundheitspersonals erstrecken sich von psychologischer Begleitung bei Traumata über die Eindämmung von Infektionskrankheiten in Notfällen als auch in der Regelversorgung bis hin zur Gesundheitsberichterstattung und Gesundheitsförderung zur Vorbeugung nichtübertragbarer Krankheiten, etwa Diabetes.16 Schon am Beispiel einer Krankenpflegerin wird klar: Wird das Gesundheitspersonal gestärkt, ergeben sich auch positive Wechselwirkungen in der Prävention und Förderung von Gesundheit, der Eindämmung von Gesundheitsrisiken sowie der Vorbeugung von Gesundheitskrisen. Dies bildet einen grundlegenden Baustein für die Widerstandsfähigkeit von Gesundheitssystemen. Gerade mit Blick auf die Pandemievorsorge nehmen Gesundheitsfachkräfte eine bedeutende Position ein. Wenn deren Kompetenzen umfassend erweitert und vertieft werden, erhöht sich damit auch die gesamtgesellschaftliche Fähigkeit, mit Unsicherheiten, unvorhergesehenen Ereignissen wie Pandemien und mit Risikokommunikation umzugehen.17 Auf diese Weise kann das Gesundheitspersonal dafür sorgen, dass Länder pandemische Notlagen eher erkennen, sich besser darauf vorbereiten und sie erfolgreicher bewältigen.
Gesundheitspersonal als Baustein für die Resilienz von Gesundheitssystemen kann wiederum dazu beitragen, dass Staaten in Gesundheitskrisen stabiler werden. In der Covid-19-Pandemie offenbarte sich, dass eine globale Gesundheitskrise als systemischer Schock sozioökonomische und politische Krisen verstärkt, Vertrauen in staatliche Institutionen schwächt und die Arbeit internationaler Friedensmissionen erschwert.18 Die Stärkung von Gesundheitspersonal kann einen Beitrag dazu leisten, dass staatliche Gesundheitsdienstleistungen bei der Bevölkerung ankommen und so die Legitimität von Staaten gesteigert wird. Allerdings hat dies auch eine Kehrseite: Grassiert Korruption im Gesundheitswesen oder diskriminieren Gesundheitsfachkräfte Angehörige marginalisierter Gruppen (etwa aufgrund von Behinderungen oder ethnischen Zugehörigkeiten), schwächt dies das Vertrauen der Bevölkerung in staatliche Institutionen. Informelle Zahlungen im Gesundheitssektor vergrößern Ungleichheiten in Staaten19 und bilden damit einen Nährboden für Unmut und Konflikte. Dagegen helfen diskriminierungsfreie Gesundheitsdienstleistungen, gesellschaftliche Ungleichheiten zu mindern. Schließlich kann es die Tätigkeit internationaler ziviler oder militärischer Missionen während Gesundheitskrisen erleichtern, wenn die Zahl militärischen Gesundheitspersonals erhöht und seine Fähigkeiten verbessert werden. All dies kann zur nationalen oder regionalen Stabilität beitragen.
Für nachhaltiges Wirtschaften
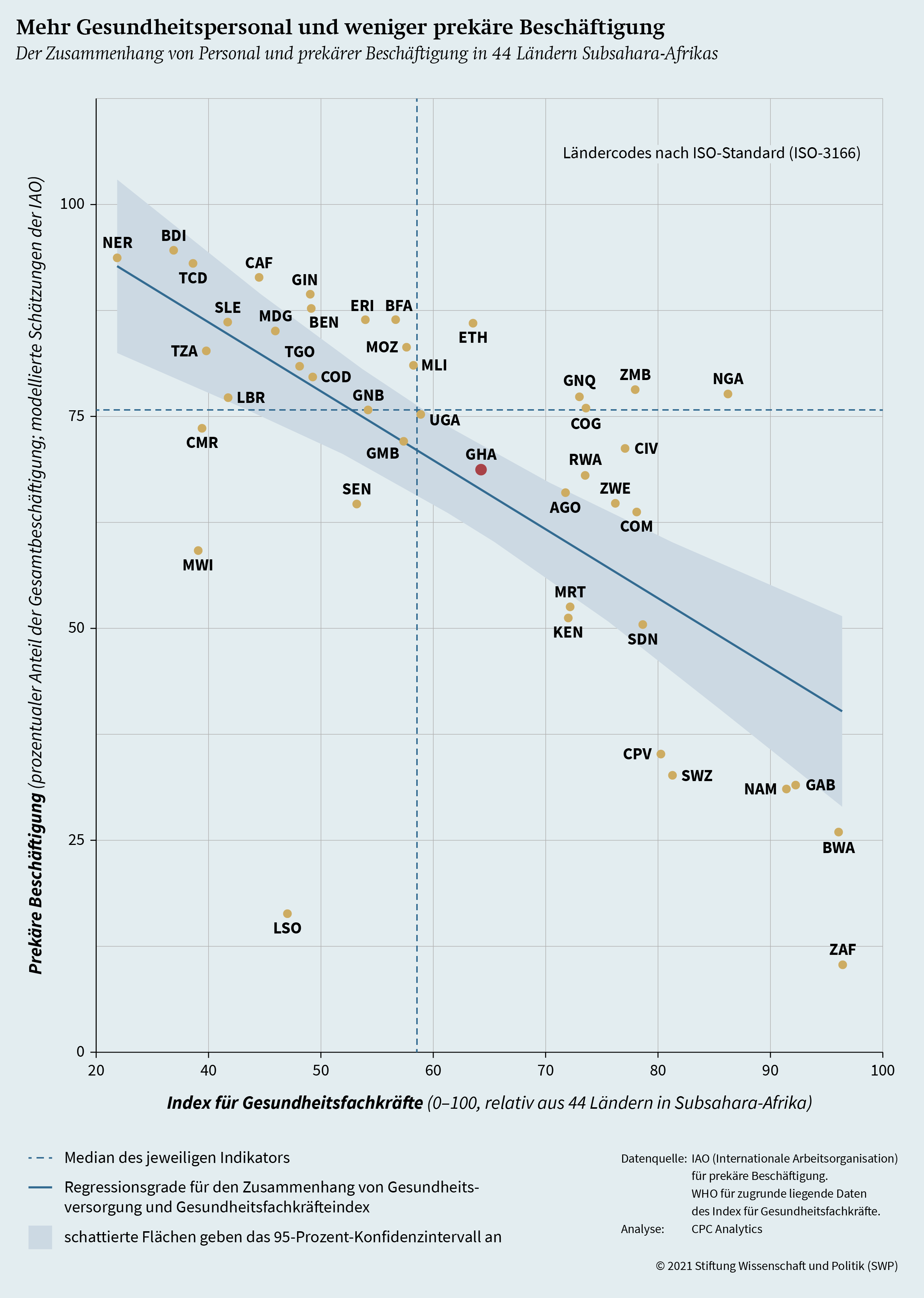
Zweitens kann aus einer arbeitsmarktpolitischen Perspektive ausreichend vorhandenes, qualifiziertes sowie gut verteiltes und motiviertes Gesundheitspersonal als stabilisierender Faktor in Krisen, als Jobmotor für Gesellschaften und als Triebfeder für gesunde Arbeitskräfte wirken. In Industrienationen erweist sich die Beschäftigung im Gesundheitssektor als resilienter gegenüber ökonomischen Schocks als in anderen Sektoren, etwa der Industrie selbst.20 Diese Beschäftigungsstabilität erklärt sich maßgeblich daraus, dass Gesundheitssysteme öffentlich finanziert sind und die Gesundheitsausgaben auch dann tragen, wenn die Wirtschaft in eine Rezession gerät und viele Menschen arbeitslos werden. Prekäre informelle Beschäftigung dagegen ermöglicht keine solchen Stabilisatoreffekte und ist daher anfälliger für wirtschaftliche Schocks.
Grafik 4 (S. 14) zeigt einen Zusammenhang zwischen der Anzahl von Gesundheitsfachkräften und der Rate an prekärer Beschäftigung. Dieser deutet darauf hin, dass eine höhere Dichte an Gesundheitspersonal mit einer niedrigeren Rate an prekärer Beschäftigung einhergeht. Menschen, die besseren Zugang zum formellen Arbeitsmarkt mit sozialen Absicherungen haben, werden die formelle Arbeit der informellen vorziehen. Dadurch bleibt der informelle Gesundheitssektor kleiner, was wiederum zur Beschäftigungsstabilität in Zeiten ökonomischer Krisen beiträgt.
Zugleich besteht ein Missverhältnis zwischen Ausbildungs- und Beschäftigungsstrategien in Bezug auf die Gesundheitssysteme. So gibt es zwar in vielen Ländern genug ausgebildete Fachkräfte. Oft aber ist dort der Arbeitsmarkt – in diesem Fall das Gesundheitswesen – nicht fähig, diese aufzunehmen und ihnen langfristige und attraktive Karrierewege zu bieten.
Alternde Gesellschaften und eine steigende Nachfrage nach bedarfsgerechter Gesundheitsversorgung werden indes dazu führen, dass weltweit bis 2030 voraussichtlich 40 Millionen neue Arbeitsplätze in den Gesundheits- und Sozialberufen entstehen werden. Das Gesundheitswesen ist damit ein Sektor, der verlässlich Arbeitsplätze hält und kontinuierlich schafft. Allein in den OECD-Staaten ist dieser Sektor von 2000 bis 2014 um 48 Prozent gewachsen.21 Zugleich fehlen ungefähr 18 Millionen Gesundheitsfachkräfte, vor allem in Ländern mit niedrigem und mittlerem Einkommen. Die ungleiche Verteilung des Gesundheitspersonals sowohl in als auch zwischen den Ländern ist ein Hindernis für gesundheitliche Chancengleichheit. Die Lücken in der Versorgung mit Gesundheitspersonal betreffen in erster Linie die ärmsten Bevölkerungsschichten, besonders in ländlichen Gebieten. Aufgrund des Mangels an Gesundheitspersonal hatten 2014 geschätzt 84 Prozent der Bevölkerung in Ländern mit niedrigem Einkommen keinen Zugang zu Gesundheitsdiensten.22
Wie erwähnt trägt das Gesundheitspersonal maßgeblich zu SDG 3 (Gesundheit und Wohlbefinden der Menschen) bei und sorgt damit auch für eine gesunde arbeitsfähige Bevölkerung. Laut Schätzungen hat schon ein zusätzliches Jahr an Lebenserwartung zur Folge, dass das Bruttoinlandsprodukt um 4 Prozent wächst.23 Werden Arbeitsplätze und attraktive Arbeitsbedingungen geschaffen, kann die Beschäftigung von Gesundheitspersonal die Verwirklichung von SDG 8 (Menschenwürdige Arbeit und nachhaltiges Wirtschaftswachstum) fördern.
Für eine gesundheitssystemstärkende Migrationspolitik
Einfluss auf Beschäftigungsverhältnisse im Gesundheitswesen hat drittens auch die Migrationspolitik. Im WHO-Zustandsbericht über die Krankenpflege in der Welt 2020 wurden 86 Länder untersucht. Ein Ergebnis lautete, dass schätzungsweise 3,7 Millionen Krankenpflegerinnen und ‑pfleger (gut 12 Prozent) im Ausland geboren oder ausgebildet worden waren.24 11 Prozent des Gesundheitspersonals in der Europäischen Union haben einen Migrationshintergrund.25 Die Rekrutierung von Gesundheitsfachkräften aus anderen Ländern wird vor allem im Globalen Norden als probates Mittel angesehen, die steigende Nachfrage nach qualifiziertem Personal zu decken und die versäumten Investitionen in die Aus- und Weiterbildung eigener Fachkräfte auszugleichen. Allerdings kann das gezielte Abwerben von Fachpersonal dazu führen, dass sich der Mangel an und die Fehlverteilung von Gesundheitsfachpersonal in anderen Ländern weiter verschärfen. Während einige Länder die Nachfrage auf dem Weltmarkt nutzen, um den Export ihrer Arbeitskräfte gezielt zu steuern, leiden andere Länder darunter, dass qualifiziertes Personal abwandert (»Brain Drain«), mit erheblichen Konsequenzen für die Gesundheitsversorgungssicherheit im eigenen Land.26 Der Globale Verhaltenskodex der WHO für die internationale Anwerbung von Gesundheitspersonal (Global Code of Practice) ist in diesem Kontext ein zentrales ethisches Rahmenwerk. Er soll verhindern, dass Gesundheitspersonal aus solchen Ländern abgezogen wird, denen selbst Gesundheitsfachkräfte fehlen. Auch wenn der Global Code of Practice von den WHO-Mitgliedstaaten weitestgehend anerkannt ist, reicht die finanzielle und technische Unterstützung nicht dafür aus, dass alle Staaten den Code vollständig umsetzen. Gleichzeitig unterwandern Staaten, darunter auch Deutschland, teils diesen Code, indem sie Pflegekräfte aus dem Ausland anwerben.27 Zurzeit bestehen also keine belastbaren Governance-Strukturen für das weltweite Management, die Rekrutierung, die Aus- und Fortbildung sowie die Verteilung von Gesundheitspersonal. Zu begrüßen sind daher aufkommende Diskussionen über einen »New White Deal« in Anspielung auf die weiße Arbeitskleidung von Gesundheitsfachkräften – fehlt es doch bisher in der internationalen Politik an Motivation und Mitteln, die Governance von Gesundheitspersonal global zu gestalten.28
Für Geschlechtergerechtigkeit
Die vierte Dimension umfasst die Gleichstellungspolitik. Geschlechtergerechte Politik und ihre Umsetzung in allen Bereichen, auch den pflegenden Berufen, ist erforderlich, um einen Beitrag zu leisten, die Ziele für nachhaltige Entwicklung zu erreichen. Die Gleichstellung der Geschlechter und die Förderung von Gesundheit und Wohlbefinden sind übergreifende Ziele in der globalen Strategie für die Gesundheit von Frauen, Kindern und Jugendlichen 2016–2030.29 Denn wie der Generaldirektor der WHO Tedros Adhanom Ghebreyesus am Internationalen Frauentag 2018 sagte: »Gender equality must be at the core of health for all.«30 70 Prozent der Arbeit in Gesundheits- und Sozialberufen werden von Frauen erledigt. Der Durchschnitt aller anderen Sektoren liegt global nur bei rund 40 Prozent.31 Hinzu kommt die häusliche Pflege und Kinderbetreuung, die weltweit zum Großteil von Frauen übernommen wird. Als »Care-Arbeit« bleibt sie oft unbezahlt und bietet den Frauen deshalb auch keine soziale Sicherung. Die weibliche health workforce steht demnach vor weitaus mehr Herausforderungen und Mehrfachbelastungen als ihre männlichen Kollegen. Dies führt teilweise zu einem schlechteren Gesundheitszustand und sozioökonomischen Status der weiblichen Gesundheitsfachkräfte und bremst Fortschritte in der Gleichstellung. Unterdessen sind nur etwa 25 Prozent der Führungspositionen im Gesundheitswesen mit Frauen besetzt. Organisationen wie »Women in Global Health« versuchen auf diese Missverhältnisse in den Gesundheitssystemen und der Gesundheitspolitik aufmerksam zu machen.32
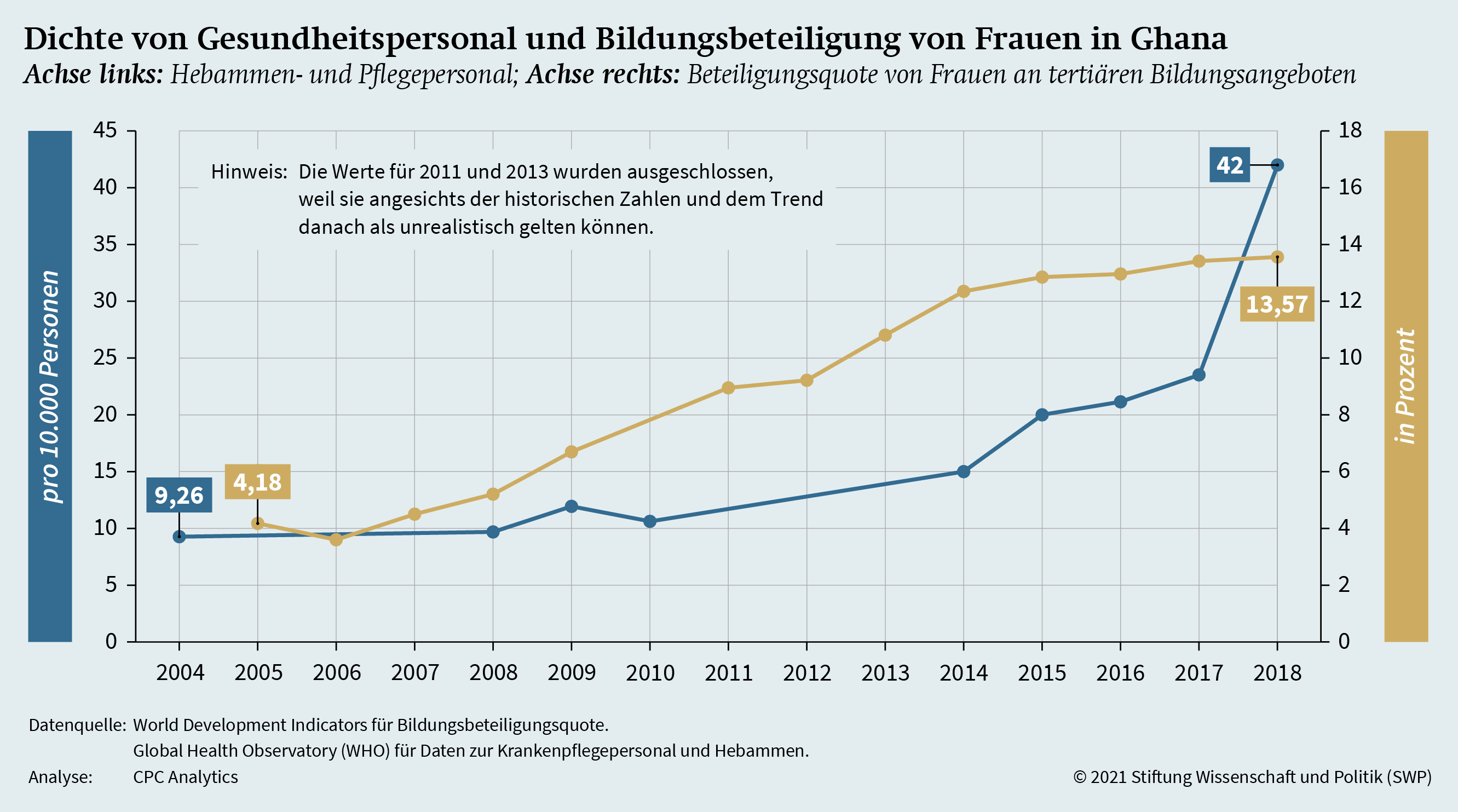
Investitionen in das Gesundheitspersonal können die Gleichstellung und die Schaffung von Arbeitsplätzen für Frauen fördern.
Investitionen in das Gesundheitspersonal können die Gleichstellung und die Schaffung von Arbeitsplätzen für weibliche Angestellte fördern. Sie können dazu beitragen, zum einen mehr Männer für dieses Berufsfeld zu gewinnen, zum anderen die ökonomische Selbstermächtigung von Frauen zu stärken.33 Die Verfügbarkeit von Arbeitsplätzen, die hauptsächlich von Frauen belegt werden, könnte demnach auch Anreize für eine höhere Bildungsbeteiligung von Frauen setzen. Zeitreihen für Ghana zum Krankenpflege- und Hebammenpersonal und zur tertiären Bildungsbeteiligungsquote von Frauen zeigen einen gleichlaufenden Trend zwischen den Indikatoren (siehe Grafik 5, S. 17). Dies ist ein erster Hinweis darauf, dass die Dichte von Gesundheitspersonal mit der Bildungsbeteiligung von Frauen einhergehen kann.
Obwohl der Anteil von Frauen in Gesundheitsberufen relativ hoch ist, spiegelt sich dies nicht in der Führungsriege wider, die überwiegend männlich besetzt ist. Die gezielte Förderung weiblich besetzter Führungspositionen im Gesundheitssektor kann damit auch mehr gesellschaftliche Geschlechtergerechtigkeit im beruflichen Kontext herstellen.34
Neben ökonomischen und bildungspolitischen Zugewinnen in der Geschlechtergerechtigkeit kann gerade weibliches Gesundheitspersonal für mehr private und politische Selbstbestimmung von Frauen sorgen. Die Arbeit von Krankenpflegerinnen hat vor allem in den Bereichen reproduktive Gesundheit und Selbstbestimmung von Frauen positive Beiträge geleistet, zum Beispiel im Feld der Familienplanung.35 Krankenpflegerinnen zählen außerdem zu jenem Gesundheitspersonal, das am meisten Vorfälle von Gewalt an Frauen erlebt. Das deutet darauf hin, dass Krankenpflegerinnen besseren Zugang zu betroffenen Frauen haben.36
Das Gesundheitspersonal birgt also auf mehreren Ebenen – von der Wirtschaft über die Bildung bis hin zu Selbstbestimmung und körperlicher Unversehrtheit von Frauen – das Potential, Geschlechtergerechtigkeit im Sinne der Agenda 2030 für nachhaltige Entwicklung voranzutreiben. Nur fehlen gerade in Ländern mittleren und niedrigeren Einkommens Daten, um solche Zusammenhänge sichtbar zu machen.37
Entwicklungspolitischer Handlungsbedarf
Das Potential von Gesundheitspersonal für die Verwirklichung der Agenda 2030 für nachhaltige Entwicklung ist vorhanden. Allerdings fehlt es an belastbaren disaggregierten Daten (etwa nach Alter, Geschlecht, Region oder anderem), mit denen sich Zusammenhänge zwischen der Lage des Gesundheitspersonals und den Zielen nachhaltiger Entwicklung darstellen ließen. Eine robuste Datenlage schafft eine gute Koordinierungsbasis zwischen Staaten, inter-nationalen Organisationen und nichtstaatlichen Akteurinnen und Akteuren für mehr Austausch und Transparenz. Dafür ist ein Verständnis von globalen Gesundheitsdaten als öffentliche Güter vonnöten, die international finanziert werden. Auch mangelt es an harmonisierten Informationssystemen zu Gesundheitssystemen im Allgemeinen und zum Gesundheitspersonal im Speziellen. Dieses hat große Bedeutung für die Gesundheit von Menschen und ihre Sicherheit sowie für die Resilienz von Gesundheitssystemen und Gesellschaften und trägt überdies dazu bei, Geschlechtergerechtigkeit und nachhaltiges Wirtschaften voranzubringen. Daher ist es umso wichtiger, drängende Herausforderungen im Feld der Governance von Gesundheitsfachkräften, wie die Migration, international anzugehen.38 Gleichzeitig werden größere Zielkonflikte erst durch einen Blick auf die jeweiligen Länderkontexte sichtbar.
Vor dem Hintergrund dieser vielschichtigen Dimensionen gibt es intersektorale entwicklungspolitische Handlungsmöglichkeiten. Damit ließe sich dem Mangel an und der Fehlverteilung von Gesundheitsfachkräften global und in Länderkontexten entgegenwirken. Beim Unterziel 3.c der SDGs geht es vor allem um die »Finanzierung des Gesundheitswesens und die Rekrutierung, Entwicklung, Ausbildung und Bindung des Gesundheitspersonals in den Entwicklungsländern, insbesondere in den am wenigsten entwickelten Ländern und kleinen Inselstaaten […]«. Dafür müsse deutlich mehr Geld zur Verfügung gestellt werden.39 Hier stellen sich zentrale Fragen: Wo genau liegt der Handlungsspielraum für externe Akteurinnen und Akteure, also für sogenannte Geberstaaten, internationale Organisationen, Nichtregierungsorganisationen, Unternehmen und philanthropische Stiftungen? Wie können sie mit Geld, Expertise und Gesundheitsgütern Länder des Globalen Südens partnerschaftlich unterstützen, wenn Förderung und Verteilung von Gesundheitsfachkräften per se nationalstaatliche Aufgaben sind?
Diese Fragen sollen exemplarisch in einer Fallstudie zu Ghanas Gesundheitsfachkräften beantwortet werden. Dazu wurden neben einer systematischen Literaturrecherche sechs internationale Akteurinnen und Akteure und Expertinnen und Experten aus Ghana interviewt. Ziel der Fallstudie ist es, Chancen und Grenzen des Handelns externer Akteurinnen und Akteure sichtbar zu machen und im Länderkontext Ghanas Möglichkeiten zur Entwicklung, Ausstattung und Finanzierung von Gesundheitsfachkräften aufzuzeigen, die gleichzeitig das ghanaische Gesundheitssystem stärken können.
Fallstudie: Ghana als Partnerland in Gesundheit
Ghana gilt als stabile Demokratie in Westafrika und ist ein beliebtes Partnerland für viele externe Akteurinnen und Akteure wie Deutschland oder auch die USA. Zugleich bewirkt Ghanas gestiegener ökonomischer Status – also von einem Land mit niedrigem zu einem mit mittlerem Einkommen –, dass externe Partnerinnen und Partner sich zurückziehen. Zwar deckt sich dies mit dem Anspruch der aktuellen ghanaischen Regierung, über die externe Unterstützung hinaus wirtschaftlich eigenständiger zu werden (»Ghana Beyond Aid«). Es fehlt aber noch an Mechanismen für einen graduellen Übergang des Landes zu mehr ökonomischer Nachhaltigkeit.40 »Beyond Aid« als Vision bildet ein neues Narrativ, mit dem Ghana nicht nur von der Entwicklungszusammenarbeit wegkommen will, sondern auch einen gesellschaftlichen Wertewandel anstrebt.41 Der Rückzug externer Entwicklungsakteurinnen und ‑akteure aus Ghana aufgrund der ökonomischen Einstufung des Landes steht bei genauer Betrachtung nicht im Einklang mit einer nachhaltigen »Beyond Aid«-Politik. Es gibt noch keine flexiblen neuen Kooperationsmechanismen, die den Übergang von Entwicklungshilfe zu ökonomischer Unabhängigkeit begleiten. Wohl sorgt der Anstieg des Bruttonationaleinkommens in vielen Ländern zu einer Transition hin zum Status »Land mit mittlerem Einkommen«. Die Folge ist allerdings, dass Entwicklungsgelder abgezogen werden. Trotz der Höherstufung Ghanas bleibt sein politischer und finanzieller Handlungsspielraum eingeschränkt, da die notwendige Eigenfinanzierung steigt. In der Finanzierung des ghanaischen Gesundheitswesens schlägt sich dies in begrenzter fiskalischer Handlungsfähigkeit des Staates nieder. Zurzeit bereitet sich Ghana beispielsweise auf die Übergangsphase vor, in der es Impfprogramme eigenständig, also ohne Unterstützung der internationalen Impfallianz Gavi durchführen soll. Aber das ghanaische Gesundheitssystem muss nicht nur diese finanziellen und strukturellen Kapazitäten übernehmen und ausbauen. Überdies muss es sich mit dem Anstieg der Krankheitslast nichtübertragbarer Erkrankungen und den daraus entstehenden Gesundheitskosten befassen.42
Das öffentliche Gesundheitssystem schafft mehr ökonomische Stabilität – als Jobmotor und als Markt.
Dabei bildet das Gesundheitssystem generell einen zentralen Baustein für die ökonomische Stabilität von Ländern – als Jobmotor und als Markt im Sinne der Gesundheitswirtschaft. Gleichzeitig ist Gesundheit jedoch ein Politikbereich, in dem externe Entwicklungsakteurinnen und ‑akteure sehr aktiv sind, auch in Ghana. Präsent sind sie vor allem in der Aus- und Weiterbildung von Gesundheitsfachkräften und bei der Bereitstellung medizinischen Equipments.
Damit fügt sich der Länderkontext Ghanas beispielhaft in anhaltende Diskussionen zu »Beyond Aid«-Konzepten ein, die eine Transformation der Entwicklungszusammenarbeit zum Ziel haben.43 Zugleich
setzt die Covid-19-Pandemie das nationale Gesundheitswesen stark unter Druck. Dies kann die Bereitschaft Ghanas, aber auch externer Akteurinnen und Akteure zur Zusammenarbeit steigern und positive Spillover-Effekte auf angrenzende Politikbereiche entfalten.
Pluralistisches Gesundheitssystem
Historisch hat sich in Ghana aus traditionellen Institutionen heraus ein formalisiertes, öffentliches Gesundheitssystem entwickelt. Von dort aus entstand ein pluralistisches System, in dem öffentliche, private und traditionelle Akteurinnen und Akteure eine Rolle spielen.44 Ausschlaggebend für die zunehmende Liberalisierung des Gesundheitssystems waren zwei Faktoren. Der erste waren Strukturanpassungsprogramme in den 1980er Jahren, auferlegt von der Weltbank und dem Internationalen Währungsfonds. Der zweite waren die Politiken des Gesundheitsministeriums während der 1990er und 2000er Jahre, in deren Verlauf beispielsweise private Akteurinnen und Akteure in die Ausbildung von Gesundheitsfachkräften einbezogen wurden.45
Trotzdem sind die meisten Gesundheitseinrichtungen nach wie vor in staatlicher Hand und werden vom Gesundheitsministerium verwaltet. Daneben finden sich Gesundheitseinrichtungen im privaten Sektor und in der Verantwortung religiöser Organisationen.46 Im Zuge der bislang größten Reform, des Ghana Health Service and Teaching Hospital Act, ordnete Ghana 1996 das Gesundheitssystem neu und erschuf ein pluralistisches Behördenmodell mit dem Gesundheitsministerium als koordinierende Instanz.47
Heute ruht das Gesundheitssystem in Ghana auf drei Säulen, nämlich der primären, sekundären und tertiären Gesundheitsversorgung, und ist zudem dezentral von der nationalen über die regionale Ebene bis hin zu den lokalen Distrikten organisiert.48 Unter dem Gesundheitsministerium sind 23 Agenturen angesiedelt. Das fragmentiert die Governance-Struktur, macht ein hohes Maß an Koordinierung notwendig und setzt Management- und Planungsfähigkeiten voraus. Die Regulierung des Gesundheitswesens findet nicht nur auf der Ebene des Gesundheitsministeriums statt, sondern teilweise auch in einzelnen Agenturen. Dies kann zu Überschneidungen und widersprüchlichem Handeln gegenüber Gesundheitsakteurinnen und ‑akteuren führen.
Die Finanzierung des Gesundheitswesens speist sich aus Direktzahlungen von Leistungsempfängern sowie Patientinnen und Patienten (Out-of-Pocket-Zahlungen), Steuereinnahmen, Geldern von Entwicklungspartnerinnen und ‑partnern und Krediten.49 Mit rund 60 Prozent der getätigten Ausgaben für den Gesundheitssektor in Ghana ist die Regierung die größte Finanziererin von Gesundheitsausgaben. Dagegen sinken die finanziellen Beiträge von Entwicklungsakteurinnen und ‑akteuren kontinuierlich und betrugen 2015 nur noch rund 17 Prozent.50 Mit Abstand die höchsten Ausgaben im Gesundheitsbereich fallen für das Gesundheitspersonal an.51
Strukturen für das Gesundheitspersonal
Die Governance von Gesundheitspersonal in Ghana liegt vornehmlich in den Händen des Gesundheitsministeriums, und zwar in einem Referat, das für Management und Entwicklung von Gesundheitspersonal verantwortlich ist. Zentrale Aufgabenbereiche sind die Erstellung von Vorgaben für die Planung, das Training, die Performance und die Arbeitsregulatorien.52 Auf Ebene des Gesundheitsministeriums geht es vor allem um die Formulierung von Politiken, Monitoring und Evaluation, Mobilisierung und Verteilung von Ressourcen und regulatorische Dienste. Ebenfalls staatliche Institutionen sind Berufsverbände wie die Kammern für Ärztinnen und Ärzte sowie für Zahnärztinnen und Zahnärzte, der Rat für das Pflege- und Hebammenpersonal und der Apothekenrat. Sie sollen die professionellen Kompetenzen der Mitglieder sicherstellen.53
Die Autorität für das Management der Gesundheitsdienstleistungen, sprich die Implementierung der Strategien und Politiken des Ministeriums, liegt bei mehreren semiautonomen Gesundheitsagenturen, namentlich dem Ghana Health Service (GHS) und der Christian Health Association of Ghana (CHAG), sowie bei Universitäts- und Lehrkliniken. Trotz des generell dezentralen Charakters variiert die Entscheidungshoheit für Managementfragen von Agentur zu Agentur, wobei die einzelnen Personen in den lokalen Einrichtungen oft wenig Entscheidungsspielraum haben.54 Außerdem sind Zuständigkeiten häufig nicht transparent verteilt, sodass es zu Zuständigkeitslücken und ‑doppelungen kommen kann. Allgemein sind die Schlüsselfunktionen für das Management von Gesundheitsfachkräften, also Vergütung, Anwerben und Weiterbildungen, zentral organisiert. Daher besitzt die lokale Ebene nur eingeschränkte Autonomie. Zwar hat die Dezentralisierung des Gesundheitssystems dazu geführt, dass die Distrikte mehr Entscheidungsspielraum in Fragen der Leistungsmessung und des Mentorings erhielten. Doch fehlt es den lokalen Akteurinnen und Akteuren an Möglichkeiten, das Personal ihrer Leistung entsprechend zu fördern und langfristige Karrierewege anzubieten.55 Dennoch ist es sinnvoll, einen gewissen Grad an Zentralisierung beizubehalten, da eine Dezentralisierung bestehende Ungleichheiten bei der Verteilung von Gesundheitspersonal verschärfen und das Gesundheitsministerium an Autorität einbüßen kann. So ist es für finanziell und strukturell schwach ausgestattete lokale Einrichtungen in meist ländlichen Regionen schwieriger, hochqualifiziertes Gesundheitspersonal zu finden und zu halten.56
Daten zur gesundheitlichen Situation und zu Belastungen der Bevölkerung Ghanas sind vorhanden,57 werden aber in der strategischen Bedarfsplanung im Gesundheitswesen nicht ausreichend genutzt. Es existieren zu wenig Formate und Gremien, in denen ein Wissensaustausch zwischen medizinischen Professionen und ihren Verbänden, Management- und Planungspersonal in den Gesundheitseinrichtungen sowie politischen Entscheidungsträgerinnen und Entscheidungsträgern stattfinden könnte.
Politiken für das Gesundheitspersonal
Das Gesundheitsministerium hat erstmals 2007 eine Strategie zur Förderung von Gesundheitspersonal veröffentlicht, und zwar für die Zeitspanne von 2007 bis 2011.58 Allerdings gab es weder eine Folgestrategie noch eine nachhaltige Implementierungsstruktur mit Partizipationsmöglichkeiten für das Gesundheitspersonal und seine Verbände. Deswegen blieben die ersten Anreize für Ausbildungsberufe im Gesundheitssektor unbegleitet.59 Die Folge war eine Überlastung der Ausbildungsstätten bei zu geringer Ausstattung und Größe. Bis heute wurde keine neue Strategie publiziert, wenngleich Arbeiten für eine Aktualisierung auf dem Weg sind. Zurzeit wird darüber nachgedacht, für den Bereich Gesundheitspersonal jährlich Vorgaben zu formulieren, die halbjährlich überprüft werden sollen.
Mit ihrer Strategie hat die ghanaische Regierung massiv in die Ausbildung von Krankenpflegepersonal und Hebammen investiert. Dadurch hat sich die Dichte von Ärztinnen und Ärzten, Krankenpflegerinnen und ‑pflegern sowie Hebammen von 2005 bis 2017 mehr als verdoppelt.60 Dies hatte auch zur Folge, dass Ghana hohes Ansehen als eines der führenden Länder in der Förderung von Gesundheitspersonal genießt. Während die Maßnahmen vor allem bewirken, dass die Zahl von Krankenpflegepersonal und Hebammen steigt, sind spezialisierte Gesundheitsberufe weiterhin unterrepräsentiert. Ausdruck dessen ist ein Mangel an Fachärztinnen und ‑ärzten, begründet durch wirtschaftliche Faktoren auf der persönlichen Ebene, staatliche Förderungspraktiken und gesellschaftliche Gesundheitsentwicklungen. So wählen Menschen oft Gesundheitsberufe, in denen sie mehr Geld oder mehr Patientinnen und Patienten erwarten können. Der ghanaische Staat hat sich vorrangig darauf konzentriert, Gesundheitsberufe in der Krankenpflege und der Geburtenbegleitung zu fördern. Diese Präferenz findet sich auch auf internationalen Agenden wieder.
Ghana legt Wert auf die Ausbildung von Gesundheitsfachkräften, kann diese aber wegen Geldmangels oft nicht beschäftigen.
Allerdings kann das Gesundheitssystem als Arbeitsmarkt die ausgebildeten Fachkräfte oft nicht aufnehmen. Infolgedessen befindet sich Ghana in der paradoxen Situation, über zu wenig Gesundheitspersonal zu verfügen, während gleichzeitig Krankenpflegepersonal und Hebammen arbeitslos sind,61 oft Jahre auf eine Beschäftigungsmöglichkeit warten und deshalb auf Praxiserfahrungen und Gehalt verzichten müssen. Die Arbeitslosigkeit ausgebildeter Hebammen sowie Krankenpflegerinnen und ‑pfleger bildet die wohl größte Herausforderung für Ghana, denn das geringe staatliche Gesundheitsbudget reicht nicht aus, um die ausgebildeten Fachkräfte öffentlich zu beschäftigen. 2017 beliefen sich Ghanas Gesundheitsausgaben auf nur 3,3 Prozent des Bruttoinlandsprodukts, so dass nicht genügend Arbeitsplätze finanziert werden konnten. Dabei besitzt der ghanaische Staat rund die Hälfte der Gesundheitseinrichtungen,62 ist damit der wohl größte Arbeitgeber für Gesundheitspersonal und müsste deshalb den Überschuss an Arbeitslosen im Bereich Gesundheit eigentlich auffangen können. Weit weniger Gesundheitseinrichtungen werden von privaten Akteurinnen und Akteuren betrieben. Unter sozialen Gesichtspunkten wird zudem deutlich, dass öffentliche Gesundheitseinrichtungen die erste Anlaufstelle für benachteiligte Gruppen in Ghana sind.63 Für ihre Versorgung sind daher mehr Personalstellen in öffentlichen Institutionen notwendig, um gesundheitliche Bedarfe abzudecken und gesundheitliche Ungleichheiten abzubauen.
Um die Dynamiken des Arbeitsmarktes für Gesundheitsfachkräfte in Ghana erfolgreich zu managen, ist eine robuste Datenlage und Arbeitsmarktanalyse unerlässlich. Bisher fehlt dort solch eine umfassende Analyse, die eine evidenzbasierte langfristige Planung für Gesundheitsfachkräfte im Land ermöglicht und auch regionalen und internationalen Akteuren einen Überblick bietet.64 Damit spiegelt der Fall Ghana die globale Herausforderung wider, dass Analysen auf standardisierte, disaggregierte Daten für den Bereich Gesundheitspersonal angewiesen sind, wenn sie aussagekräftig sein sollen. So wurde im WHO-Bericht von 2020 zu Gesundheitsdaten, Systemen und Kapazitäten der Mangel an gesundheitssystemischen Daten deutlich: Nur 55 Prozent der untersuchten Länder konnten disaggregierte Daten mit Bezug auf das Gesundheitspersonal bereitstellen.65 Weltweit gibt es außerdem zu wenig integrierte und harmonisierte Informationssysteme für Gesundheitssysteme und Gesundheitspersonal.66
Finanzierung des Gesundheitspersonals
Was die Finanzierung anbelangt, verfehlt die ghanaische Regierung bisher bei weitem das in der Abuja-Erklärung festgelegte Ziel, 15 Prozent des Staatshaushalts in das Gesundheitswesen zu investieren. Im Jahr 2017 lagen die staatlichen Mittel für Gesundheit nur bei rund 3 Prozent.67 Daran lässt sich ablesen, wie begrenzt der fiskalische Spielraum für Gesundheitsinvestitionen ist. Besonders bezeichnend ist dies angesichts der Tatsache, dass Vergütungen für Gesundheitspersonal den Großteil des Budgets ausmachen. Im Jahr 2018 gab die ghanaische Regierung rund 99 Prozent ihres Gesundheitsetats für Personal aus.68 Um die Situation von Gesundheitsfachkräften zu verbessern, sind also beträchtliche Aufwendungen nötig. Nur so lassen sich mittel- und langfristig Erfolge in Gesundheitsversorgung und Bevölkerungsgesundheit erzielen sowie positive Spillover-Effekte auf weitere Politikbereiche auslösen. Der Hebammenrat etwa nimmt die Ausbildung in Gesundheitsberufen sehr ernst. Das deckt sich damit, dass der Staat der Ausbildung des Gesundheitspersonals Priorität einräumt. Dies aber spiegelt sich bisher nicht in den Investitionen wider, die im gesamten Gesundheitssektor getätigt werden. Für eine langfristige politische Priorisierung der Belange von Gesundheitspersonal fehlt es also an erfolgreichem Agenda-Setting und an finanziellem Spielraum.
Herausforderungen für das Gesundheitspersonal
Ghana steht wie Deutschland vor der Herausforderung, dass das Gesundheitspersonal in ländlichen Regionen ungleich verteilt ist. Vor allem gut ausgebildete Fachkräfte bevorzugen Gesundheitseinrichtungen in urbanen Räumen, meist weil diese Einrichtungen besser ausgestattet sind und die Gesundheitsversorgung dort in höherer Qualität geleistet werden kann. Gegen die Unterversorgung auf dem Land hat die ghanaische Regierung eine Reihe von Maßnahmen vorgesehen. Darunter fallen finanzielle Anreize (Ortszuschüsse), Weiterbildungsangebote oder die Bereitstellung von Transportmitteln wie Autos, mit denen infrastrukturschwache Regionen erreicht werden können – auch wenn nicht alle diese Maßnahmen schon komplett umgesetzt sind.69 Zudem gibt es Anregungen, Personal umzuverteilen und darüber hinaus Aufgaben flexibel aufzuteilen, etwa dergestalt, dass auch Fachkräfte ohne ärztliche Ausbildung wie Community Health Worker bestimmte Aufgaben übernehmen. Aus Sicht von Patientinnen und Patienten jedoch bleiben die Wege aus ländlichen Regionen bis zur Versorgung in urbanen Zentren immer noch sehr lang. Dies befördert die Unterversorgung auf dem Land. Gleichzeitig führt der Mangel an Versorgungsleistungen in ländlichen Regionen zu einer Überlastung in städtischen Gebieten, da sich die ländliche Bevölkerung an städtische Gesundheitseinrichtungen wenden muss und damit die Nachfrage steigert. Sind aber die Gesundheitseinrichtungen in Städten überlastet, werden dort tendenziell mehr Arbeitsstellen geschaffen. Das wiederum verstärkt schließlich die Ungleichverteilung und erzeugt Ineffizienz. Hinzu kommt, dass ein großer Teil der ghanaischen Bevölkerung traditionelle medizinische Angebote nutzt. Das setzt ausgebildetes Gesundheitspersonal unter Druck, sich mehr Kenntnisse über die präventiven und kurativen Aspekte traditioneller Medizin zu verschaffen.70 Gerade im Bereich mentale Gesundheit zeigt sich, dass traditionelle und religiöse Heilerinnen und Heiler oft die erste Anlaufstelle für Menschen mit psychischen Krankheitsbildern darstellen71 und mehr Zusammenarbeit mit ihnen notwendig ist.
Überdies decken Arbeitskräfte in ländlichen Gebieten eine Bandbreite an Aufgabenfeldern ab, für die sie nicht ausgebildet sind. Deshalb sinkt die Qualität der Gesundheitsdienstleistungen. Besonders auf dem Land sind die Gesundheitseinrichtungen nicht ausreichend mit medizinischem Equipment ausgestattet. Das erschwert die Ausführung der Arbeit und frustriert Beschäftigte. Zu wenig Unterstützung in der Karriere, stark eingeschränktes und personenabhängiges Personalmanagement sowie schwache medizinische und logistische Infrastruktur machen die Arbeit in ländlichen Gebieten unattraktiv. Damit wird die Emigration von Gesundheitsfachkräften begünstigt, so dass sich das ghanaische Gesundheitswesen vor die Herausforderung gestellt sieht, ins Ausland abgewandertes Gesundheitspersonal zur Rückkehr zu bewegen.72
Ghana hat 2006 eine neue Gehaltsstruktur für den Gesundheitsbereich eingeführt, die in vielen Gesundheitsberufen eine Lohnerhöhung nach sich zog.73 Vorher übliche Zusatzzahlungen wurden in einen ordentlichen Lohn überführt. Die neue Struktur wird meist als positive Entwicklung für die Gehälter angesehen. So hat sie dazu beigetragen, ökonomisch bedingte Migration einzudämmen.74 Jedoch wurden Gehälter für das Gesundheitspersonal zeitweise eingefroren und bisher nicht angeglichen. So wurde die Gehaltsstruktur im Gesundheitssektor zur Richtlinie für andere Politikbereiche, ohne dass das Gehaltsniveau weiter nach oben korrigiert wurde. In einigen Fällen hat dies eine Doppelbeschäftigung von Gesundheitsfachkräften zur Folge, die in mehr als einem Job arbeiten, um den Lebensunterhalt zu sichern. Mit dem bisherigen finanziellen Engagement und dem geringen fiskalischen Spielraum lassen sich höhere Gehaltserwartungen nicht erfüllen. Weil die Gehälter vor allem in ländlichen Regionen nicht erhöht und bisweilen verspätet gezahlt werden, leidet die Attraktivität von Gesundheitsberufen. Generell gilt, dass Ghanas Gehälter für Gesundheitspersonal gegenüber jenen in Industrieländern zwar niedrig sind, aber relativ hoch im Vergleich zu den Gehältern in anderen Ländern Subsahara-Afrikas ausfallen.75
Es zeigt sich, dass Ghana bereits eine Reihe von Politiken eingeführt hat, um die Gesundheitsfachkräfte im Land zu stärken, auch wenn Aktualisierung und Umsetzung der Initiativen teils noch ausstehen. Dennoch bleiben Schlüsselherausforderungen im Bereich Gesundheitspersonal bestehen, etwa:
-
Mangel an Gesundheitspersonal, besonders in ländlichen Regionen
-
Fehlende Spezialisierung in Gesundheitsberufen
-
Ungleiche Verteilung von Gesundheitspersonal
-
Inadäquate Infrastruktur und Ausstattung, vor allem im ländlichen Raum
-
Begrenzter fiskalischer Spielraum für Gesundheit
-
Arbeitslosigkeit von ausgebildetem Gesundheitspersonal
-
Überlaufende Ausbildungsstätten
-
Emigration von Gesundheitspersonal
-
Mangelndes Verständnis für und Zusammenarbeit mit Personal aus der traditionellen Medizin
-
Veraltete politische Strategien und fehlende Umsetzung
-
Hoher Grad an Fragmentierung und damit erhöhter Koordinierungsaufwand vieler staatlicher Akteurinnen und Akteure
-
Mangel an Daten zur Leistungsfähigkeit des Gesundheitssystems
Externe Akteurinnen und Akteure und das Gesundheitspersonal in Ghana
Als eine der wenigen prosperierenden Demokratien Afrikas mit zur selben Zeit großen gesundheitlichen Ungleichheiten in der Bevölkerung ist Ghana sowohl ein bevorzugter Standort für ausländische Gesundheitsunternehmen als auch ein wichtiges Partnerland in der Entwicklungszusammenarbeit. So finden sich in Ghana zahlreiche Nichtregierungsorganisationen, bilaterale Umsetzungsinstitutionen anderer Länder und internationale Organisationen, deren Zusammenarbeit mit der ghanaischen Regierung auch Strahlkraft in die westafrikanische Region besitzt.
Für Entwicklungs- und Global-Health-Akteurinnen und ‑Akteure besteht deshalb vermehrtes Interesse, Ghana in der Stärkung des Gesundheitswesens zu unterstützen und zu diesem Zweck Entwicklungsbudgets aufzubauen. Der Gesundheitssektor kann ein Eintrittstor sein, um die Beziehung zu Ghana als ein zentrales Partnerland international zu konsolidieren. Gerade mit Blick auf die Covid-19-Pandemie kann davon ausgegangen werden, dass das Interesse an Gesundheitskooperationen wächst. Daher bietet sich die Gesundheitspolitik als geeigneter Kanal an, um internationale Freundschaften zu festigen oder zu erweitern. Beim Blick auf die Vielfalt externer Akteurinnen und Akteure in Ghanas Gesundheitswesen ist es sinnvoll, ihre Entwicklungshilfeausgaben (Official Development Assistance, ODA) für Gesundheit zu verfolgen.76 Seit 2015 verzeichnet Ghana einen Rückgang der gesundheitsbezogenen Entwicklungshilfeeinnahmen, die sich im Jahr 2015 auf 298,6 Millionen US-Dollar beliefen und bis 2018 auf 246,1 Millionen US-Dollar sanken. Auch ist die Landschaft der sogenannten Geber divers und stark fragmentiert. Im Jahr 2018 zum Beispiel waren 18 bilaterale internationale Partnerinnen und Partner in Ghanas Gesundheitssektor aktiv, darunter die USA, Kanada und Japan als größte Geber sowie Deutschland auf Platz 9. Die deutsche Bundesregierung ist aktuell mit keinem Projekt der Deutschen Gesellschaft für Internationale Zusammenarbeit GmbH (GIZ) in Ghanas Gesundheitswesen engagiert.77 Ein Grund dafür ist der verstärkte Rückzug der deutschen bilateralen Zusammenarbeit aus dem Gesundheitssektor, der vor Beginn der Covid-19-Pandemie begann. So ist Gesundheit kein Schwerpunkt im Reformkonzept BMZ 2030 des Bundesministeriums für wirtschaftliche Zusammenarbeit und Entwicklung, sondern nur eins von zehn Initiativthemen.78 Jedoch ist die deutsche Gesundheitsaußenwirtschaft mehr und mehr an Ghanas Gesundheitswirtschaft und Gesundheitssystem interessiert und veranstaltet einschlägige Konferenzen.79
Neben Staaten und Unternehmen engagierte sich eine Reihe internationaler bzw. multilateraler Organisationen finanziell in Ghana. Zu nennen sind hier öffentlich-private Partnerschaften (der Globale Fonds und die Impfallianz Gavi mit gemeinsam mehr als 100 Millionen US-Dollar im Jahr 2018), die Weltbank, die UN-Kinderhilfsorganisation UNICEF, die WHO, der United Nations Population Fund (UNFPA), das Joint United Nations Programme on HIV/AIDS (UNAIDS), die Organisation erdölexportierender Länder (Organization of the Petroleum Exporting Countries, OPEC) und der afrikanische Entwicklungsfonds.80
Immer mehr externe Akteurinnen und Akteure ziehen sich aus Ghanas Gesundheitswesen zurück.
Im Vergleich zum Jahr 2015 ist die Zahl externer Akteurinnen und Akteure in Ghanas Gesundheitswesen zwar gesunken. Trotzdem fordert der generell hohe Grad an Fragmentierung vor allem das Gesundheitsministerium bei seinem Bestreben heraus, die nationalen und zum Teil sehr dominant auftretenden Externen zu koordinieren.
Getrieben durch den Status als Land mittleren Einkommens und durch die »Beyond Aid«-Agenda der ghanaischen Regierung, ziehen sich immer mehr Externe, die das Gesundheitswesens mitfinanziert haben, zurück oder investieren nun in andere Themenbereiche wie Rechtsstaatlichkeit oder Handel. Beides ist zweifellos relevant für die Bevölkerungsgesundheit. Schwerer für Ghana wiegt aber, dass der öffentliche Sektor Infrastruktur, Dienstleistungen, Güter und Fachpersonal im Bereich Gesundheit nun mittelfristig selbst finanzieren muss. Dies schränkt den Handlungsspielraum vor allem bei den Gehaltsentwicklungen ein, reduziert aber auch den Aufwand, weil der Staat weniger Akteurinnen und Akteuren koordinieren muss. Die Covid-19-Pandemie hat auch in Ghana den Bedarf an internationaler Unterstützung erhöht, sodass abzuwarten bleibt, wie sich die Vielfalt an Externen und ihre Aktivitäten in Ghana entwickeln. Hervorzuheben sind jedoch die zunehmenden Lieferungen medizinischer Güter aus China.81 So lieferte und spendete Peking nach eigener Auskunft vermehrt Medizinprodukte an ghanaische Krankenhäuser und unterstützte das Land auch über multilaterale Kanäle wie UNICEF und WHO dabei, die fortdauernde Covid-19-Pandemie zu bewältigen.82
Grenzen und Chancen des externen Engagements
Forschungsarbeiten aus den internationalen Beziehungen deuten seit Jahren darauf hin, dass eine abgestimmte nationale Koordinierung internationaler Akteurinnen und Akteure auch in ressourcenknappen Settings positive Effekte zeitigen und Gesundheitssysteme stärken helfen kann. So können bei harmonisierter Zusammenarbeit weitere Finanzierungsquellen schneller genutzt werden, Gesundheitsleistungen, die von Externen angeboten werden, zugänglicher gestaltet sowie lokales Gesundheitspersonal in diesen Programmen angestellt und geschult werden. Zudem können hochwertige Gesundheitsinformationen im Zusammenhang mit diesen Gesundheitsleistungen besser verfügbar gemacht und präzisiert sowie zivilgesellschaftliche Organisationen wirkungsvoller eingebunden werden.
Neben diesen Synergien aus guter Koordinierung treten auch negative Auswirkungen zutage, nämlich dann, wenn nationale Koordinierung ausbleibt und externe Akteurinnen und Akteure unabgestimmt agieren: So können Externe durch ihre eigene Agenda und Finanzströme nationale Prioritäten verzerren, was dem Bedarf der Bevölkerung zuwiderlaufen und das Gesundheitssystem beeinträchtigen kann. Mitunter gehen Versorgungsleistungen Externer am lokalen Bedarf vorbei und belasten die Gesundheitsakteure vor Ort mit zusätzlichem Berichts- und Managementaufwand. Meist hat dies zur Folge, dass die Versorgungs- und Informationssysteme der Externen nach Krankheitsbildern getrennt geführt werden. Solche Parallelsysteme, die nicht vollständig in das nationale Gesundheitssystem integriert sind, erhöhen den Aufwand für das Berichtswesen und in der Bürokratie. Damit erzeugen sie Ineffizienz und mehr Arbeitsbelastung für das Gesundheitspersonal. Auch kann es dazu kommen, dass Gesundheitspersonal aus dem öffentlichen Sektor zu internationalen Akteurinnen und Akteuren und ihren Gesundheitsprogrammen abwandert, da dort höhere Gehälter und oft bessere Arbeitsbedingungen geboten werden.83
Externes Engagement darf nicht am lokalen Bedarf vorbeigehen.
In Ghana engagieren sich Externe vor allem in der Bereitstellung von Gesundheitsgütern, im Aufbau von Gesundheitseinrichtungen sowie in der Aus- und Weiterbildung des Gesundheitspersonals in Form von Trainingsprogrammen. Allerdings sind diese Programme nicht immer ausreichend in lokale Strukturen integriert. So führt die fehlende Kohärenz zwar zu einem vielfältigen Trainingsangebot, das jedoch störend und belastend wirken kann, wenn das Gesundheitspersonal eher in Trainings eingebunden ist, anstatt die Regelversorgung zu leisten. Überdies entsprechen Trainingsprogramme nicht in allen Fällen den lokalen Bedürfnissen, denn manche Spezialisierungen und Facharztdisziplinen beispielsweise werden vor Ort nicht benötigt. Zudem ist auf lokaler Ebene oft nicht das Budget vorhanden, um Bedarfe zu identifizieren, zivilgesellschaftliche Organisationen sowie Patientinnen und Patienten einzubinden und zielgerichtete Trainings abzuhalten. Ebenso mangelt es an Fähigkeiten und Mandat, Geber auf dieser Ebene zu koordinieren. Folge dieser begrenzten Handlungsfähigkeit auf lokaler Ebene sind ineffektive Doppelstrukturen in der Aus- und Weiterbildung. Dabei nehmen diese Strukturen noch nicht einmal das Hauptproblem in Angriff, nämlich die fehlende Fähigkeit des Arbeitsmarktes, Gesundheitspersonal aufzunehmen und zu integrieren. Es ergibt wenig Sinn, immer mehr Trainingsprogramme anzubieten. Vorrang genießen sollten vielmehr Bedarfsorientierung mittels Bedarfsanalyse und Einbindung lokaler Akteurinnen und Akteure sowie die Qualität der Trainings.
Insgesamt stellt sich nicht nur die Frage, wie und wo externe Akteurinnen und Akteure sinnvolle Beiträge zur Gesundheitsfachkräfteentwicklung leisten können und dürfen. Mindestens ebenso wichtig ist, wie dies gelingen kann, ohne negative Konsequenzen für das ghanaische Gesundheitssystem zu riskieren.
Notwendige Koordinierung von und zwischen externen Akteurinnen und Akteuren
In ihrem jährlichen Report zu Ghana aus dem Jahr 2019 befasst sich die WHO unter anderem mit der Bereitschaft des ghanaischen Gesundheitsministeriums, eigene finanzielle Ressourcen für die Bevölkerungsgesundheit zu mobilisieren, vor allem dann, wenn sogenannte Geber aufgrund der Transitionsprozesse ihre Programme zurückfahren. Die WHO empfiehlt, eine Strategie zu erarbeiten, wie das Finanzministerium zusätzliche finanzielle Ressourcen für Gesundheit generieren könnte. Außerdem spricht sie sich dafür aus, dass Ghana auf alternative Finanzquellen wie eine neue Gesundheitssteuer oder Einnahmen aus der Ölgewinnung zurückgreift. Ferner solle die Effizienz des Gesundheitssystems gesteigert und die Zusammenarbeit mit dem Privatsektor ausgebaut werden, um auch von dort Mittel zu akquirieren. Bei der Mobilisierung größerer staatlicher Mittel für Gesundheit sei entscheidend, wie Federführung und Management im Gesundheitsministerium ausgestaltet seien und dass die Geberunterstützung mit Hilfe von Übergangsplänen koordiniert werde.84 Damit, so die WHO, könnten mehr staatliche Mittel ins Gesundheitswesen fließen und ein Schritt auf dem Weg getan werden, das 15-Prozent-Ziel der Abuja-Erklärung zu erreichen. So könne an Ghanas politische Linie »Beyond Aid« angeknüpft werden.
In ihrem letzten Bericht zu Ghanas Gesundheitswesen aus dem Jahr 2020 knüpft die WHO an diese Empfehlungen jedoch nicht an. Der Bericht lässt erahnen, dass die Covid-19-Pandemie die Prioritäten hin zur akuten Krisenbewältigung und Aufrechterhaltung der Basisversorgung verschoben hat.85 Gleichwohl macht die Pandemie es umso wichtiger, das Handeln der nationalen und internationalen Akteurinnen und Akteure zu koordinieren. Nur so lassen sich lokale Bedarfe in der Krisenbewältigung effektiver decken.
Aussagen von Expertinnen und Experten in Ghana zufolge veranstalten die Geber Koordinierungstreffen, bei denen sie ihre Aktivitäten vorstellen und abstimmen. Um Doppelungen zu vermeiden, werde ein internes Dashboard als technische Lösung genutzt. Über Nutzungsverhalten und Effektivität können an dieser Stelle jedoch keine Aussagen gemacht werden.
Nachhaltige Förderung des Gesundheitspersonals
Organisationen wie der Globale Fonds oder die Impfallianz Gavi sehen in ihren Strategien eher davon ab, wiederkehrende Kosten wie die Gehälter des öffentlichen Gesundheitspersonals zu finanzieren – außer in Notsituationen, nach Rechtfertigung und wenn Übergangspläne vorliegen, wie Regierungen Personalkosten künftig nachhaltig öffentlich tragen wollen. Gavi unterscheidet hierbei zwischen der Finanzierung von Verwaltungs- und Managementpersonal und von Personal, das Gesundheitsdienstleistungen erbringt.86 Durch die Covid-19-Pandemie ist der Globale Fonds dahingehend flexibler geworden, dass er (Teile) von Gehältern in Bedarfssituationen und nach vorheriger Bewertung anderer nationaler und internationaler Finanzierungsquellen zeitweise übernimmt.87
Gesundheitsfachkräfte brauchen nicht nur ein akzeptables Einkommen, sondern auch bessere Perspektiven.
Aus Sicht der Gesundheitsfachkräfte ist ein regelmäßiges und steigendes Einkommen nur die eine Seite der Medaille. Die andere ist Attraktivität, Perspektiven und Sicherheit der eigenen Arbeitsstelle sowie Entwicklungsmöglichkeiten für die eigene Karriere. Dazu fehlen bisher umfassende staatliche Angebote, aber hier ist der Handlungsspielraum für Aktivitäten Externer sehr begrenzt.
Kommen externe Akteurinnen und Akteure direkt für die Löhne staatlich angestellter Gesundheitsfachkräfte auf, greift dies stark in die nationale Souveränität ein und ist zudem nicht nachhaltig. Zu schnell verändern sich politische Agenden, vor allem wenn sie von Gesundheitskrisen wie der aktuellen Covid-19-Pandemie getrieben sind. Auch Aus- und Weiterbildungsprogramme sind nur bedingt nachhaltig, wenn sie nicht durch lokale Strukturen weitergeführt oder bereitgestellte Materialien weiterverwendet werden können. Vielversprechender hierfür sind sogenannte Train-the-Trainer-Ansätze und die langfristige Bereitstellung von Ausbildungsmaterialien aus nationalen Ressourcen.
Noch hat Ghana mit anderen Ländern keine bilateralen Abkommen über Aus- und Weiterbildung oder Export von Gesundheitsfachkräften geschlossen. Doch Regierungen des Globalen Nordens klopfen bereits an die Tür. Dabei können migrationspolitische Instrumente und Partnerschaften einen mittelfristigen, aber nicht gänzlich nachhaltigen Ansatz zur Stärkung des Gesundheitspersonals bieten. Auch nach der neuen WHO-Liste Health Workforce Support and Safeguard von 2020 zählt Ghana als Land, dessen Gesundheitsfachpersonal besonders schützens- und unterstützenswert ist.88 Die WHO empfiehlt mittels dieser Liste, die Entwicklung von Gesundheitsfachkräften migrationspolitisch zu steuern und zu fördern. Als Vorschlag stehen neue bilaterale und bedarfsorientierte Abkommen (in Form von Global Skill Partnerships) im Raum. Bei diesen bilden Partnerländer auf Augenhöhe gezielt Gesundheitspersonal in Herkunftsländern für den Export aus, aber auch für den nationalen Bedarf. Dabei nutzen sie die technischen und finanziellen Mittel der Zielländer. So werden ausreichend Personalkapazitäten aufgebaut, ohne das Personal komplett abzuschöpfen. Die WHO begleitet den Prozess und stellt Informationen über den Gesundheitsarbeitsmarkt bereit.89 Mit diesen Abkommen ließen sich die Stärkung von Gesundheitsministerien, Trainingsinfrastruktur im Herkunftsland, Gehaltserhöhungen und Verbesserungen der Arbeitsbedingungen zielgerichtet unterstützen.90
Empfehlungen
Investitionen in Gesundheitspersonal bilden nicht nur einen Pfeiler für resiliente Gesundheitssysteme. Sie wirken sich auch positiv auf angrenzende Politiken wie Geschlechtergerechtigkeit, Arbeitsmarktentwicklung, Wirtschaften und Sicherheit im Sinne der Agenda 2030 aus. Besonders die Covid-19-Pandemie hat Mängel in der weltweiten Situation von Gesundheitsfachkräften offen zutage treten lassen. Der Kontext Ghanas hat zudem gezeigt, welche grundsätzlichen Herausforderungen für die länderspezifische und weltweite Stärkung von Gesundheitspersonal bestehen und welche Chancen darin liegen. Für eine erfolgreiche Governance von Gesundheitspersonal ist eine entschiedenere Priorisierung der Belange von Gesundheitspersonal notwendig, und zwar über bilaterale und multilaterale Kanäle. Auch wenn externe bilaterale Akteurinnen und Akteure wie Deutschland nur über begrenzte Handlungsspielräume verfügen, haben sie dennoch Möglichkeiten, sich in Ghana und anderen Staaten auf unterschiedlichen Feldern für die nachhaltige Förderung des Gesundheitspersonals zu engagieren. Damit würde Deutschland einen Beitrag zur weltweiten Vorsorge und effektiven Reaktionsfähigkeit bei Pandemien oder anderen Gesundheitskrisen leisten, da das Gesundheitspersonal ein zentraler Faktor für die Resilienz von Gesundheitssystemen ist. Zugleich kann die Bundesregierung mit Hilfe solcher Gesundheitskooperationen langfristige Partnerschaften auf der internationalen Ebene festigen.
In Gesundheitsdaten öffentlich investieren
Bilateral können Länderpartnerschaften verstärkt für Aufbau, Weiterentwicklung, Pflege und Nutzung von Informationssystemen zu Daten, Dynamiken und Situation von Gesundheitspersonal eingesetzt werden. So lässt sich eine robuste Datenlage auf nationaler und subnationaler Ebene schaffen. Damit wird das Fundament für evidenzbasierte politische Entscheidungen gelegt. Um diese Grundlage zu nutzen, könnte vermehrt in Formate investiert werden, die sich dem Wissensaustausch zwischen Wissenschaft, Management- und Planungspersonal auf der einen, politischen Entscheidungsträgerinnen und Entscheidungsträgern auf der anderen Seite widmen. Diese Formate sollten auch die Zivilgesellschaft beteiligen. Beim Auf- und Ausbau von Gesundheitsinformationssystemen sollte ferner auf Nutzen und Verwendung der gewonnenen Daten geachtet werden. Nur wenn sie den vorgesehenen Zwecken dienen, können sie bessere politische Entscheidungen ermöglichen. Zusätzlich können diejenigen Daten in globale Informationssysteme einfließen, welche die globale Governance von Gesundheitspersonal vereinfachen.
Multilateral sollten Daten zu Gesundheitssystemen einschließlich zum Gesundheitspersonal als öffentliche Güter betrachtet werden, für die öffentliche Investitionen nötig sind. Hier kommt es darauf an, internationale Standards für Sammlung und Qualität solcher Daten festzulegen und zu nutzen. Besonders zu berücksichtigen ist, dass Daten zum Gesundheitspersonal disaggregiert und intersektoral erhoben werden müssen, um Korrelationen und Spillover-Effekte auf andere Politikbereiche sichtbar zu machen. Ein solches Engagement kann an bestehende Initiativen der WHO anknüpfen. Zu nennen wären hier besonders die Initiative Working4Health oder das Global Health Observatory, zudem die regionalen Pendants wie das European Observatory on Health Systems and Policies oder das Africa Health Workforce Observatory.91 So könnte sich Deutschland nicht nur bilateral, sondern auch regional im Rahmen der Europäischen Union für eine Weiterentwicklung der Informationssysteme einsetzen.
Migrationsprogramme mit Bedacht einsetzen
Gesteuerte Migrationsprogramme eignen sich nicht dazu, den weltweiten Bedarf an Gesundheitspersonal langfristig zu decken. Nur mittelfristig können sie die Arbeitslosigkeit von Gesundheitsfachkräften vermindern und die Ausbildung in spezialisierten Fachberufen fördern. Sie sollten daher nur als Brückenlösung dienen, möglichst bedarfsorientiert umgesetzt werden und durch langfristiges nachhaltiges Engagement seitens der Partnerländer, aber auch der Externen ergänzt werden.
Bilateral kann Deutschland Migrationsprogramme auf zwei Wegen nutzen. Zum einen können Ausbildungspartnerschaften die Spezialisierung von Gesundheitsberufen verbessern helfen. Dabei gilt es, den Bedarf an Fachärztinnen und ‑ärzten und an weiteren Fachprofessionen des Landes abzustimmen, wie zum Beispiel an technischem Personal, das für die Wartung medizinischer Geräte benötigt wird. Zum anderen können arbeitslose ausgebildete Gesundheitsfachkräfte Arbeitserfahrungen sammeln, indem sie an Migrationsprogrammen im Ausland teilnehmen. Dabei müssen sowohl Optionen für die weitere Arbeit im Ausland als auch Anreizstrukturen für die Rückkehr ins Partnerland geschaffen werden. In beiden Fällen sind ein Mentoring und eine Antidiskriminierungsstelle innerhalb der Partnerschaften einzurichten, um den Schutz und das Wohlbefinden der Gesundheitsfachkräfte sicherzustellen. Gleichzeitig können externe Akteurinnen und Akteure Maßnahmen zur Stärkung von Gesundheitssystemen angepasst an den lokalen Kontext in Migrationsprogrammen bereitstellen. So darf Gesundheitspersonal nicht nur für den Export, sondern muss auch für nationale Bedarfe ausgebildet werden. All dies löst aber nicht das Problem, dass der Arbeitsmarkt nicht in der Lage ist, das Gesundheitspersonal aufzunehmen. Vielmehr wird die Beseitigung dieses Missstands nur hinausgeschoben. In der Zwischenzeit müssen deshalb langfristige Maßnahmen eingeleitet werden, um die Länder in der nachhaltigen Eigenfinanzierung von Gesundheitsausgaben begleiten.
Schließlich können innerhalb der Partnerschaften auch Diasporas aus dem Gesundheitssektor in Deutschland oder Europa einbezogen werden. Ziel sollte sein, den Wissensaustausch zwischen deutschen Akteurinnen und Akteuren und den Gesundheitsfachkräften aus dem Ausland zu fördern. Aber auch die regionale Ebene bietet sich dafür an, Diasporas aus dem Gesundheitssektor einzubinden. So können überregionale Initiativen mit den Regionalbüros der WHO, regionalen Organisationen wie der Europäischen oder der Afrikanischen Union und Entwicklungsbanken zusammenarbeiten, um für intensiveren Wissensaustausch und bessere lokale Arbeitsbedingungen zu sorgen.
Multilateral kann Deutschland für die Ausfinanzierung des Global Code of Practice für die internationale Anwerbung von Gesundheitspersonal eintreten. Das könnte dazu beitragen, dass die technische Unterstützung der Staaten für die Umsetzung des Verhaltenskodexes ausgebaut wird.
Trainings und Ausrüstung bedarfsorientiert ausrichten
Trainings von Gesundheitspersonal gehören oft zum Standardrepertoire externer Akteurinnen und Akteure. Allerdings besteht die Gefahr, dass Doppelungen auftreten und spezialisierte Trainings angeboten werden, die dem nationalen oder lokalen Bedarf nicht entsprechen. Entscheidend ist daher, dass sich die Beteiligten abstimmen. Das betrifft Staaten wie Deutschland und andere, internationale Gesundheitspartnerschaften wie den Globalen Fonds und internationale Organisationen. Gemeinsame Dashboards zur Visualisierung sind hierbei ein erster Schritt.
Bilaterale Kanäle können genutzt werden, um bestehende nationale Trainingsstrukturen zu stärken. Konkret hieße dies, die kontextspezifischen Bedarfe zu berücksichtigen, die Digitalisierung der Ausbildungen zu fördern und staatliche Ausbildungsstätten mit dem notwendigen Equipment auszustatten. Dabei sollten ländliche Regionen nicht vernachlässigt werden. Dort sollten Infrastruktur wie Strom, Wasser und Transportwege zusätzlich unterstützt werden. Gerade weil Frauen den Großteil des Gesundheitspersonals ausmachen, aber seltener in Führungsverantwortung sind, sollten Trainingsstrukturen gendersensibel angelegt werden, um gezielt Frauen in Führungspositionen zu (be)fördern. Zugleich sollte mehr Männern der Einstieg in medizinische und pflegerische Berufe ermöglicht und ihnen Karrierewege darin eröffnet werden. Die Zusammenarbeit mit der Gemeindeebene ist hier entscheidend, um den lokalen Schulungsbedarf zu identifizieren und abzustimmen.
Die Covid-19-Pandemie hat nur allzu deutlich gezeigt, wie essentiell Schutzmaterialien für Gesundheitsfachkräfte sind. Medizinisches Equipment wird zudem nicht nur zur Aus- und Weiterbildung von Fachkräften benötigt, sondern vor allem in den öffentlichen Gesundheitseinrichtungen für die Regelversorgung, besonders in ländlichen Regionen. Aus- und Weiterbildung sollte nicht nur auf der Ebene der Gesundheitsdienstleistungen stattfinden, sondern auch auf der Ebene des Managements, der Planung und der Verwaltung im Gesundheitswesen. Das Ziel dabei lautet, auf der Grundlage bestverfügbarer Evidenz Entscheidungen zu treffen, unabhängig von Interessen externer Akteurinnen und Akteure.
Nachhaltige Eigenfinanzierung begleiten
Als eine der wichtigsten Aufgaben für eine nachhaltige weltweite Stärkung des Gesundheitspersonals als Kernelement resilienter Gesundheitssysteme muss gelten, den fiskalischen Handlungsspielraum in den Ländern zu vergrößern.
Akteurinnen und Akteure aus dem Ausland verfügen nur über begrenzten Spielraum in der Förderung des Gesundheitspersonals anderer Länder, denn die externe budgetäre Unterstützung des Gesundheitssektors ist keine nachhaltige Lösung und kann sogar langfristige Abhängigkeiten erzeugen. Auch möchte kaum ein Staat sein öffentliches Gesundheitspersonal überwiegend von externen Geldgebern finanzieren lassen. Daher bleiben für Deutschland nur wenige Optionen, eine nachhaltige Eigenfinanzierung des Gesundheitssektors der Länder zu begleiten.
Ein nachhaltiger Ansatz in der bilateralen Zusammenarbeit besteht darin, Anreize für Partnerländer zu setzen, langfristig mehr eigene Finanzressourcen für das Gesundheitswesen bereitzustellen. Notwendig dafür ist ein entwicklungspolitisches Agenda-Setting, das gegebenenfalls mit migrationspolitischen Instrumenten und der Zusage, Ausstattung und Equipment zu stellen, unterstützt werden kann. Die Standards des deutschen Gesundheitswesens wie Zugang, Wirtschaftlichkeit und Qualität oder deutsche Governance-Strukturen wie die Selbstverwaltung im Gesundheitswesen können dabei als Treiber dienen und eigene Erfahrungen widerspiegeln. Dazu müsste die deutsche Entwicklungs- und globale Gesundheitspolitik jedoch intensiver mit nationalen Gesundheitsakteurinnen und ‑akteuren in Deutschland kooperieren. Dies kann zusätzliche positive Effekte hervorbringen, etwa eine stärkere Vernetzung und einen fruchtbareren Wissensaustausch zwischen Gesundheitsakteurinnen und ‑akteuren in Partnerländern und Deutschland.
So kann Deutschland mit den Partnerländern gemeinsam Transitionspläne entwickeln oder auf bestehende zurückgreifen, die intersektoral aufgebaut sind und daher auch Entwicklungen in angrenzenden Politikbereichen aufnehmen, die Gesundheitspolitiken beeinflussen können. Auch dabei sollten Akteurinnen und Akteure aus dem deutschen Gesundheitswesen einbezogen werden. Der Status »Land mit mittlerem Einkommen« sollte nicht das alleinige Kriterium dafür sein, ob internationale Gesundheitsprogramme (wie die Impfallianz Gavi oder der Globale Fonds zur Bekämpfung von HIV/Aids, Malaria und Tuberkulose) ihr finanzielles Engagement in Partnerländern beenden. Entscheidend im Bereich des Gesundheitssektors sind vielmehr die Verfasstheit des Gesundheitssystems und die verfügbaren Ressourcen und Kapazitäten. Multilateral wäre ein internationaler Gesundheitssystemfonds sinnvoll, um Gesundheitssysteme einschließlich des Gesundheitspersonals kurz- und mittelfristig zu stärken. Dieser Fonds könnte im Sinne eines Solidaritätsmechanismus ausgestaltet werden, da die Weltgemeinschaft insgesamt von resilienten Gesundheitssystemen als öffentlichem Gut profitiert.
Globale Governance für Gesundheitspersonal stärken
Die globale Governance für Gesundheitspersonal muss langfristig gestärkt werden, um resiliente Gesundheitssysteme aufzubauen, intersektorale Spillover-Effekte für Gesellschaften gewinnbringend zu nutzen und die globale Verfügbarkeit von Gesundheitspersonal international abzustimmen. Auf diese Weise soll verhindert werden, dass Industriestaaten Gesundheitspersonal aus Ländern abwerben, in denen es ohnehin an Gesundheitsfachkräften mangelt. Gleichzeitig müssen Begleitprogramme für die Migration von Gesundheitspersonal initiiert werden, die den Bedürfnissen der Menschen angepasst sind. Für diesen Zweck sollte sich die Bundesregierung intensiver engagieren, sowohl gemäß der eigenen Strategie für globale Gesundheitspolitik als auch der globalen Strategie der WHO für Gesundheitspersonal. Deutschland kann für die Ausfinanzierung der WHO-Strategie eintreten, den Fünfjahresplan zur Strategie national und international ambitioniert umsetzen und das Thema Gesundheitspersonal in internationalen Foren auf die Agenda bringen. Mit dieser Vorgehensweise könnte Deutschland nachhaltige Partnerschaften, Finanzierung und die Schaffung einer gemeinsamen Datenlage unterstützen. Zudem muss der Verhaltenskodex zur Anwerbung von Gesundheitspersonal ressortübergreifend in der Bundesregierung abgestimmt werden. Migrationsprogramme wären mit Bedacht und einer langfristigen Perspektive einzusetzen. Damit ginge Deutschland nicht nur mit gutem Beispiel bei der Umsetzung des globalen Verhaltenskodexes voran, sondern käme der Notwendigkeit nach, internationale Standards zu erfüllen.
Abkürzungsverzeichnis
ACT Access to Covid-19 Tools
BMZ Bundesministerium für wirtschaftliche Zusammenarbeit und Entwicklung
CDDRL Center on Democracy, Development and the Rule of Law (Stanford)
CGD Center for Global Development
CHAG Christian Health Association of Ghana
EPHO Essential Public Health Operations
Gavi Impfallianz (ursprünglich: Global Alliance for Vaccines and Immunisation)
GFATM Global Fund to Fight Aids, Tuberculosis and Malaria (Globaler Fonds zur Bekämpfung von Aids, Tuberkulose und Malaria)
GHS Ghana Health Service
G20 Gruppe der 20 wichtigsten Industrie- und Schwellenländer
GIZ Deutsche Gesellschaft für Internationale Zusammenarbeit GmbH
HIV Human Immunodeficiency Virus
HNP Health, Nutrition and Population
ILO International Labour Organization (Genf)
ODA Official Development Assistance
OECD Organisation for Economic Co-operation and Development (Paris)
OPEC Organization of the Petroleum Exporting Countries
SDG Sustainable Development Goal
UHC Universal Health Coverage
UN United Nations (Vereinte Nationen)
UNAIDS Joint United Nations Programme on HIV/AIDS
UNFPA United Nations Population Fund
UNICEF United Nations Children’s Fund
WHO World Health Organization
Lektüreempfehlungen
Ilona Kickbusch/Maike Voss
Globale Gesundheitspolitik in der Corona-Pandemie: »Es war ein Beispiel der Nichtzusammenarbeit«
SWP-»Kurz gesagt«, 27.9.2021
Susan Bergner/Maike Voss
»Deutsche globale Gesundheitspolitik. Für eine nachhaltigere Ausrichtung«,
in: Günther Maihold et al. (Hg.), Deutsche Außenpolitik im Wandel. Unstete Bedingungen, neue Impulse, Berlin: SWP, September 2021 (SWP-Studie 15/2021), S. 21–24
Steffen Angenendt/Anne Koch/Melanie Müller
Foresight*: Globaler Wettlauf um Gesundheitsfachkräfte aus Afrika
SWP-Aktuell 87/2020, November 2020
Steffen Angenendt/Nadine Biehler/Anne Koch/ Maike Voss
Der Globale Migrationspakt und die öffentliche Gesundheit im Kontext der Covid-19-Pandemie. Ungenutzte Potentiale zur Stärkung von Gesundheitssystemen
SWP-Aktuell 75/2020, September 2020
Endnoten
- 1
-
Weltgesundheitsorganisation (WHO), Year of Health and Care Workers, Genf 2021, <https://www.who.int/campaigns/ annual-theme/year-of-health-and-care-workers-2021> (eingesehen am 4.7.2021).
- 2
-
G20/Europäische Kommission, The Rome Declaration, Global Health Summit, Rom 2021, <https://global-health-summit.europa.eu/rome-declaration_en> (eingesehen am 17.6.2021).
- 3
-
Globaler Fonds zur Bekämpfung von Aids, Tuberkulose und Malaria, Results Report 2020, 2020, <https://www.the globalfund.org/media/10103/corporate_2020resultsreport_ report_en.pdf> (eingesehen am 20.4.2021); Gavi, COVID-19: Gavi Steps Up Response to Pandemic, 9.4.2020, <https://www. gavi.org/news/media-room/covid-19-gavi-steps-response-pandemic> (eingesehen am 20.4.2021); Gavi/CEPI/Bill & Melinda Gates Foundation/UNICEF/WHO/Wellcome Trust/ FIND/The Global Fund/UNITAID, ACT-Accelerator Prioritized Strategy & Budget for 2021, 12.4.2021, <https://www.who.int/ publications/m/item/act-a-prioritized-strategy-and-budget-for-2021> (eingesehen am 20.4.2021).
- 4
-
Vgl. hierzu die globale Gesundheitsstrategie der deutschen Bundesregierung, die Gesundheitspersonal nicht unter ihren Prioritäten aufführt: Strategie der Bundesregierung zur globalen Gesundheit. Verantwortung – Innovation – Partnerschaft: Globale Gesundheit gemeinsam gestalten, Berlin: Bundesministerium für Gesundheit, 2020, <https://www.bundesgesund heitsministerium.de/fileadmin/Dateien/5_Publikationen/ Gesundheit/Broschueren/GlobaleGesundheitsstrategie_ Web.pdf> (eingesehen am 7.12.2021).
- 5
-
UNAIDS/UNFPA/UNICEF/UN Women/WHO/Weltbank, Strengthening the Capacity of Community Health Workers to Deliver Care for Sexual, Reproductive, Maternal, Newborn, Child and Adolescent Health, Genf 2015.
- 6
-
Gabriela Lotta/Clare Wenham/João Nunes/Denise Nacif Pimenta, »Community Health Workers Reveal COVID-19 Disaster in Brazil«, in: The Lancet, 396 (2020), S. 365–366.
- 7
-
WHO, Monitoring the Building Blocks of Health Systems: A Handbook of Indicators and Their Measurement Strategies, Genf 2010, S. 24.
- 8
-
Regionalbüro für Europa der Weltgesundheitsorganisation, The 10 Essential Public Health Operations, <https://www. euro.who.int/en/health-topics/Health-systems/public-health-services/policy/the-10-essential-public-health-operations> (eingesehen am 26.4.2021).
- 9
-
Gilles Dussault/Maria Cristina Franceschini, »Not Enough There, Too Many Here: Understanding Geographical Imbalances in the Distribution of the Health Workforce«, in: Human Resources for Health, 4 (2006) 12.
- 10
-
WHO, Message from Dr Tedros Adhanom Ghebreyesus, Director-General, WHO, on International Nurses Day, 12.5.2021, <https://www.who.int/campaigns/annual-theme/year-of-the-nurse-and-the-midwife-2020> (eingesehen am 13.12.2021).
- 11
-
Remco van de Pas/Linda Mans/Percy Mahlathi/Delphin Kolie, A Review of the Relevance and Effectiveness of the Five-year Action Plan for Health Employment and Inclusive Economic Growth (2017–2021) and ILO-OECD-WHO Working for Health Programme, Genf: WHO, 2021.
- 12
-
WHO, Strengthening Health Systems to Improve Health Outcomes: WHO’s Framework for Action, Genf 2007; WHO, Nursing and Midwifery, Genf 2020, <https://www.who.int/news-room/ fact-sheets/detail/nursing-and-midwifery> (eingesehen am 6.8.2020).
- 13
-
Juliana Serje/Melanie Y. Bertram/Callum Brindley/ Jeremy A. Lauer, »Global Health Worker Salary Estimates: An Econometric Analysis of Global Earnings Data« in: Cost Effectiveness and Resource Allocation, 16 (2018) 10, S. 2–9.
- 14
-
WHO, The Abuja Declaration: Ten Years On, <https://www. who.int/healthsystems/publications/abuja_report_aug_ 2011.pdf?ua=> (eingesehen am 15.7.2021).
- 15
-
WHO, State of the World Nursing 2020: Investing in Education, Jobs and Leadership, Genf 2020, S. 14, <https://www.who. int/publications/i/item/9789240003279> (eingesehen am 15.7.2021).
- 16
-
Ebd., S. 13f.
- 17
-
Katarzyna Czabanowska/Ellen Kuhlmann, »Public Health Competences through the Lens of the COVID-19 Pandemic: What Matters for Health Workforce Preparedness for Global Health Emergencies«, in: The International Journal of Health Planning and Management, 36 (2021) 1, S. 14–19.
- 18
-
Claudia Major/Marco Overhaus/Judith Vorrath, »Kein ›Lockdown‹ der Gewalt: Covid-19 verschärft die Gefahr von Konflikten und erschwert ihre Bearbeitung«, in: Barbara Lippert/Stefan Mair/Volker Perthes (Hg.), Internationale Politik unter Pandemie-Bedingungen. Tendenzen und Perspektiven für 2021, Berlin: Stiftung Wissenschaft und Politik, Dezember 2020 (SWP-Studie 26/2020), S. 24–27.
- 19
-
Robin Thompson/Sophie Witter, »Informal Payments in Transitional Economies: Implications for Health Sector Reform«, in: International Journal of Health Planning and Management, 15 (2000), S. 169–187.
- 20
-
Ilona Kickbusch/Christian Franz, »Conceptualizing the Health Economy«, in: Jeffrey L. Sturchio/Ilona Kickbusch/ Louis Galambos (Hg.), The Road to Universal Health Coverage, Baltimore: Johns Hopkins University Press, 2018, S. 16–40.
- 21
-
High-Level Commission on Health Employment and Economic Growth, Working for Health and Growth: Investing in the Health Workforce, Genf: WHO, 2016, S. 9.
- 22
-
Internationale Arbeitsorganisation (ILO), Improving Employment and Working Conditions in Health Services: Report for Discussion at the Tripartite Meeting on Improving Employment and Working Conditions in Health Services, Genf 2017, S. 6.
- 23
-
High-Level Commission on Health Employment and Economic Growth, Working for Health and Growth [wie Fn. 21], S. 9f.
- 24
-
WHO, State of the World’s Nursing [wie Fn. 15], S. 47.
- 25
-
Organisation for Economic Co-operation and Development (OECD), International Migration Outlook 2020, Paris 2020, <https://www.oecd.org/migration/international-migration-outlook-1999124x.htm> (eingesehen am 15.7.2021).
- 26
-
Heidi Bludau, »Global Healthcare Worker Migration«, in: Anthropology, 23.2.2021, <https://oxfordre.com/anthro pology/view/10.1093/acrefore/9780190854584.001.0001/ acrefore-9780190854584-e-231> (eingesehen am 15.7.2021).
- 27
-
Tim Szent-Ivanyi, »Spahn lässt auch während der Corona-Pandemie Pflegekräfte im Ausland anwerben«, Redaktionsnetzwerk Deutschland, 26.4.2021, <https://www.rnd. de/politik/corona-spahn-lasst-weiter-pflegekrafte-im-ausland-anwerben-linkspartei-reagiert-emport-IZXZUNY4RFDLHKLV EGRKPC4MA4.html> (eingesehen am 16.6.2021).
- 28
-
Dave Keating, »EU May Combine Green Deal with White Deal to Fight COVID19«, Forbes, 22.4.2020, <https://www. forbes.com/sites/davekeating/2020/04/22/eu-may-combine-green-deal-with-white-deal-to-fight-covid19/?sh=5e5080b87 e8a> (eingesehen am 15.7.2021).
- 29
-
Vereinte Nationen (UN), Make the SDGs a Reality, <https:// sustainabledevelopment.un.org> (eingesehen am 15.7.2021); Marleen Temmerman/Rajat Khosla/Zulfiqar Ahmed Bhutta/ Flavia Bustreo, »Towards a New Global Strategy for Women’s, Children’s and Adolescents’ Health«, in: The British Medical Journal, 351 (2015) h4414, S. 1–3.
- 30
-
WHO, Gender Equality Must Be at the Core of »Health for All«. International Women’s Day Statement by WHO Director-General Dr Tedros Adhanom Ghebreyesus, 7.3.2018, <https://apps.who.int/ mediacentre/news/statements/2018/gender-equality-health-for-all/en/index.html> (eingesehen am 6.8.2020).
- 31
-
WHO, Delivered by Women, Led by Men: A Gender and Equity Analysis of the Global Health and Social Workforce, Genf 2019, S. 5.
- 32
-
Women in Global Health, Women in Global Health, <https://www.womeningh.org/> (eingesehen am 15.7.2021).
- 33
-
WHO, Delivered by Women, Led by Men [wie Fn. 31], S. 6.
- 34
-
ILO, The Future of Work in the Health Sector, Genf 2019 (Working Paper Nr. 325).
- 35
-
WHO, State of the World Nursing 2020 [wie Fn. 15], S. 16.
- 36
-
Ebd., S. 17.
- 37
-
WHO, Delivered by Women, Led by Men [wie Fn. 31], S. 1.
- 38
-
Christoph Aluttis/Tewabech Bishaw/Martina W. Frank, »The Workforce for Health in a Globalized Context – Global Shortages and International Migration«, in: Global Health Action, 7 (2014) 1, S. 23611–23617.
- 39
-
UN, SDG Indicators. Metadata Repository, 2021, <https:// unstats.un.org/sdgs/metadata/?Text=&Goal=3&Target=3.c> (eingesehen am 15.7.2021).
- 40
-
Emmanuel Kumi, »From Donor Darling to beyond Aid? Public Perceptions of ›Ghana Beyond Aid‹«, in: Journal of Modern African Studies, 58 (2020) 1, S. 67–90.
- 41
-
Fritz Kopsieker, Ghana beyond aid. Ein neuer Aufbruch oder viel Rauch um wenig, Berlin: Friedrich-Ebert-Stiftung, Oktober 2019, <http://library.fes.de/pdf-files/iez/15704.pdf> (eingesehen am 15.7.2021).
- 42
-
Gavin Yamey/Osondu Ogbuoji/Justice Nonvignon, »Middle-income Countries Graduating from Health Aid: Transforming Daunting Challenges into Smooth Transitions«, in: PLOS Medicine, 16 (2019) 6: e1002837, https://doi.org/10. 1371/journal.pmed.1002837 (eingesehen am 15.7.2021).
- 43
-
Siehe z.B. Heiner Janus/Stephan Klingebiel/Sebastian Paulo, Beyond Aid: A Conceptual Perspective on the Transformation of Development Cooperation, Stanford: Center on Democracy, Development, and the Rule of Law (CDDRL), 2014 (CDDRL Working Papers), <https://www.die-gdi.de/uploads/media/jan us_klingebiel_paulo_final.pdf> (eingesehen am 7.12.2021).
- 44
-
Republic of Ghana, Ministry of Health, Ghana Human Resources for Health Country Profile, Accra 2011, S. 22.
- 45
-
James Avoka Asamani/Ninon P. Amertil/Hamza Ismaila/ Francis Abande Akugri/Juliet Nabyonga-Orem, »The Imperative of Evidence-based Health Workforce Planning and Implementation: Lessons from Nurses and Midwives Unemployment Crisis in Ghana«, in: Human Resources for Health, 18 (2020) 16; Viola Hörbst/Trudie Gerrits, »Transnational Connections of Health Professionals: Medicoscapes and Assisted Reproduction in Ghana and Uganda«, in: Ethnicity & Health, 21 (2016) 4, S. 357–374, hier S. 361; Noble Donkor/ Lydia D. Andrews, »21st Century Nursing Practice in Ghana: Challenges and Opportunities«, in: International Nursing Review, 58 (2011), S. 218–224, hier S. 220.
- 46
-
Donkor/Andrews, »21st Century Nursing Practice in Ghana« [wie Fn. 45], S. 219.
- 47
-
Ghana Health Service, Ghana Health Service and Teaching Hospitals Act, Act 525, 1996, <https://www.moh.gov.gh/wp-content/uploads/2016/02/GHS-ACT525.pdf> (eingesehen am 7.12.2021).
- 48
-
WHO, Annual Report 2015. WHO Country Office for Ghana, Accra 2016, S. 7.
- 49
-
Republic of Ghana, Ghana Human Resources for Health Country Profile [wie Fn. 44], S. 24.
- 50
-
WHO, Annual Report 2015 [wie Fn. 48], S. 9.
- 51
-
Ebd., S. 11; James Avoka Asamani/Margaret M. Chebere/ Pelham M. Barton/Selassi Amah D’Almeida/Emmanuel Ankrah Odame/Raymond Oppong, »Forecast of Healthcare Facilities and Health Workforce Requirements for the Public Sector in Ghana, 2016–2026«, in: International Journal of Health Policy and Management, 7 (2018) 11, S. 1040–1052, hier S. 1048.
- 52
-
Republic of Ghana, Ministry of Health, Human Resources Management and Development Directorate, <https://www.moh. gov.gh/human-resource-for-health-development/> (eingesehen am 11.5.2021).
- 53
-
Robert Kaba Alhassan/Nicole Spieker/Paul van Ostenberg/ Alice Ogink/Edward Nketiah-Amponsah/Tobias F. Rinke de Wit, »Association between Health Worker Motivation and Healthcare Quality Efforts in Ghana«, in: Human Resources for Health, 11 (2013) 37.
- 54
-
Ebenezer Appiah-Denkyira/Christopher H. Herbst, »Toward Evidence-based Interventions for HRH«, in: Ebenezer Appiah-Denkyira/Christopher H. Herbst/Agnes Soucat/ Christophe Lemiere/Karima Saleh (Hg.), Toward Interventions in Human Resources for Health in Ghana, Washington, D.C.: Weltbank, 2012, S. 3–20, hier S. 13f, <https://openknow ledge.worldbank.org/bitstream/handle/10986/13116/761810 PUB0EPI00LIC00pubdate03018013.pdf> (eingesehen am 7.12.2021).
- 55
-
Anthony Mwinkaara Sumah/Leonard Baatiema, »Decentralisation and Management of Human Resource for Health in the Health System of Ghana: A Decision Space Analysis«, in: International Journal of Health Policy and Management, 8 (2019) 1, S. 28–39.
- 56
-
Seye Abimbola/Leonard Baatiema/Maryam Bigdeli, »The Impacts of Decentralization on Health System Equity, Efficiency and Resilience: A Realist Synthesis of the Evidence«, in: Health Policy and Planning, 34 (2019) 8, S. 605–617.
- 57
-
Ghana Health Service, Ghana Weekly Epidemiological Report, <https://gwer.ghanahealthservice.org/> (eingesehen am 15.7.2021).
- 58
-
Republic of Ghana/WHO/Quality Health Partners (QHP), Human Resource Policies and Strategies for the Health Sector: 2007–2011, Accra, September 2007, <https://www.moh.gov.gh/wp-content/uploads/2016/02/Human-Resource-Health-Policy-Plan.pdf> (eingesehen am 7.12.2021).
- 59
-
Asamani/Amertil/Ismaila/Akugri/Nabyonga-Orem, »The Imperative of Evidence-based Health Workforce Planning and Implementation« [wie Fn. 45].
- 60
-
James Avoka Asamani/Ninon P. Amertil/Hamza Ismaila/ Francis Abande Akugri/Margaret M. Chebere/Juliet Nabyonga-Orem, »Nurses and Midwives Demographic Shift in Ghana – The Policy Implications of a Looming Crisis«, in: Human Resources for Health, 17 (2019) 32.
- 61
-
Asamani/Amertil/Ismaila/Akugri/Nabyonga-Orem, »The Imperative of Evidence-based Health Workforce Planning and Implementation« [wie Fn. 45].
- 62
-
Donkor/Andrews, »21st Century Nursing Practice in Ghana« [wie Fn. 45], S. 219.
- 63
-
Karima Saleh, The Health Sector in Ghana: A Comprehensive Assessment, Washington, D.C.: Weltbank, 2013, S. 138.
- 64
-
Asamani/Amertil/Ismaila/Akugri/Nabyonga-Orem, »The Imperative of Evidence-based Health Workforce Planning and Implementation« [wie Fn. 45].
- 65
-
WHO, Global Report on Health Data Systems and Capacity, 2020, Genf 2021, S. 46.
- 66
-
Francisco Pozo-Martin/Andrea Nove/Sofia Castro Lopes/ James Campbell/James Buchan/Gilles Dussault/Teena Kunjumen/Giorgio Cometto/Amani Siyam, »Health Workforce Metrics Pre- and Post-2015: A Stimulus to Public Policy and Planning«, in: Human Resources for Health, 15 (2017) 14.
- 67
-
WHO, Global Health Expenditure Database, <https://apps. who.int/nha/database/Select/Indicators/en> (eingesehen am 7.7.2021).
- 68
-
Eigene Berechnung anhand der Tabelle »1.5. Appropriation Bill« in: Republic of Ghana, Medium Term Expenditure Framework (MTEF) for 2018–2021, Accra 2018, S. 12f, <https:// www.mofep.gov.gh/sites/default/files/pbb-estimates/2018/ 2018-PBB-MoH.pdf> (eingesehen am 9.7.2021).
- 69
-
Robert Kaba Alhassan/Edward Nketiah-Amponsah, »Frontline Staff Motivation Levels and Health Care Quality in Rural and Urban Primary Health Facilities: A Baseline Study in the Greater Accra and Western Regions of Ghana«, in: Health Economics Review, 6 (2016) 39; James Antwi/David Phillips, Wages and Health Worker Retention in Ghana: Evidence from Public Sector Wage Reforms, Washington, D.C.: The International Bank for Reconstruction and Development/The World Bank, Februar 2012 (Health, Nutrition and Population [HNP] Discussion Paper 69107), S. 11.
- 70
-
Donkor/Andrews, »21st Century Nursing Practice in Ghana« [wie Fn. 45], S. 221.
- 71
-
Dorie J. Gilbert/Mavis Dako-Gyeke, »Lack of Mental Health Career Interest among Ghanaian Social Work Students: Implications for Social Work Education in Ghana«, in: Social Work Education, 37 (2018) 5, S. 665–676, hier S. 672.
- 72
-
Francis Anderson Adzei/Emmanuel Kojo Sakyi, »Drivers of Return Migration of Ghanaian Health Professionals: Perspectives from Doctors and Nurses in Urban Ghana«, in: International Journal of Migration, Health and Social Care, 10 (2014) 2, S. 102–120, hier S. 103, <https://www.emerald.com/insight/ content/doi/10.1108/IJMHSC-06-2013-0014/full/html> (eingesehen am 15.7.2021).
- 73
-
Antwi/Phillips, Wages and Health Worker Retention in Ghana [wie Fn. 69], S. 7.
- 74
-
Rachel C. Snow/Kwesi Asabir/Massy Mutumba/Elizabeth Koomson/Kofi Gyan/Mawuli Dzodzomenyo/Margaret Kruk/ Janet Kwansah, »Key Factors Leading to Reduced Recruitment and Retention of Health Professionals in Remote Areas of Ghana: A Qualitative Study and Proposed Policy Solutions«, in: Human Resources for Health, 9 (2011) 13.
- 75
-
David C. Phillips/Christopher H. Herbst/David Haddad/ Agnes Soucat, »Health Workers Wages before and after the Salary Rationalization Program of 2006«, in: Appiah-Denkyira/Herbst/Soucat/Lemiere/Saleh (Hg.), Toward Interventions in Human Resources for Health in Ghana [wie Fn. 54], S. 181–194, hier S. 181.
- 76
-
OECD, Creditor Reporting System CRS, Derived from Project Level Data, Last Retrieved: 4.6.2020, <https://stats.oecd.org/ DownloadFiles.aspx?DatasetCode=CRS1> (eingesehen am 15.7.2021).
- 77
-
Deutsche Gesellschaft für Internationale Zusammenarbeit, Ghana, 2020, <https://www.giz.de/en/worldwide/324. html> (eingesehen am 15.7.2021).
- 78
-
Bundesministerium für wirtschaftliche Zusammenarbeit und Entwicklung, Reformkonzept »BMZ 2030«. Umdenken – Umsteuern, Bonn/Berlin 2020, S. 9, <https://www.bmz.de/de/ entwicklungspolitik/reformkonzept-bmz-2030> (eingesehen am 15.7.2021).
- 79
-
German Health Alliance, »1st Healthcare Summit and Trade Fair Ghana – Germany, March 30, 2021«, <https://gha. health/event/1st-healthcare-summit-and-trade-fair-ghana-germany-march-30-2021/> (eingesehen am 15.7.2021).
- 80
-
OECD, Creditor Reporting System (CRS) Database. Ghana as Recipient, <https://stats.oecd.org/Index.aspx?DataSetCode= crs1> (eingesehen am 13.12.2021).
- 81
-
UNICEF, »China Supports Government of Ghana Efforts to Improve Child Health and Reduce Malnutrition in COVID-19 Outbreak with Supplies and Life-saving Equipment. Strengthening Efforts to Safeguard Child Health and Tackle Under-nutrition through Strategic Partnerships«, Pressemitteilung, Accra, 26.2.2021, <https://www.unicef.org/ghana/ press-releases/china-supports-government-ghana-efforts-improve-child-health-and-reduce-malnutrition> (eingesehen am 15.7.2021).
- 82
-
Ministry of Foreign Affairs of the People’s Republic of China, »Inaugurating a New Journey for China-Ghana Relations«, Pressemitteilung, Accra, 13.3.2021, <https://www. fmprc.gov.cn/mfa_eng/wjb_663304/zwjg_665342/zwbd_66 5378/202103/t20210313_9717136.html> (eingesehen am 15.7.2021).
- 83
-
Regien G. Biesma/Ruairí Brugha/Andrew Harmer/Aisling Walsh/Neil Spicer/Gill Walt, »The Effects of Global Health Initiatives on Country Health Systems: A Review of the Evidence from HIV/AIDS Control«, in: Health Policy and Planning, 24 (2009) 4, S. 239–252; World Health Organization Maximizing Positive Synergies Collaborative Group, »An Assessment of Interactions between Global Health Initiatives and Country Health Systems«, in: The Lancet, 373 (2009) 9681, S. 2137–2169.
- 84
-
Regionalbüro für Afrika der WHO, Ghana Annual Report 2019, 2020, S. 47, <https://www.afro.who.int/sites/default/ files/2020-10/Ghana%20Annual%20report%202019.pdf> (eingesehen am 15.7.2021).
- 85
-
Regionalbüro für Afrika der WHO, Ghana Annual Report 2020, 2021, S. 61ff, <https://www.afro.who.int/publications/ who-ghana-2020-annual-report> (eingesehen am 15.7.2021).
- 86
-
Gavi, Supporting Government Human Resources Capacity through Funding Salaries, Top Ups, Incentives, and Related Cost Recovery Mechanisms – Information for Countries Eligible for Gavi Support, Februar 2019, S. 1–2, <https://www.gavi.org/sites/ default/files/document/guidance-on-supporting-countries--hr-capacitypdf.pdf>(eingesehen am 15.7.2021).
- 87
-
Cordaid/Wemos, Strengthening Health Systems Strengthening. An Analysis of Coordination among the Global Fund, the Global Financing Facility and Gavi (3Gs), März 2021, S. 25, <https:// www.cordaid.org/en/wp-content/uploads/sites/11/2021/03/ Cordaid-and-Wemos_Strengthening-Health-Systems-Strengthening_March-2021.pdf> (eingesehen am 15.7.2021).
- 88
-
WHO, Health Workforce Support and Safeguards List, 2020, Genf, 25.2.2021, S. 2, <https://cdn.who.int/media/docs/ default-source/health-workforce/hwf-support-and-safeguards-list8jan.pdf?sfvrsn=1a16bc6f_5> (eingesehen am 15.7.2021).
- 89
-
Michael A. Clemens/Helen Dempster, Ethical Recruitment of Health Workers: Using Bilateral Cooperation to Fulfill the World Health Organization’s Global Code of Practice, Washington, D.C.: Center for Global Development, Mai 2021 (Center for Global Development [CGD] Policy Paper 212), S. 13, <https://www.cg dev.org/sites/default/files/ethical-recruitment-health-workers-who.pdf> (eingesehen am 15.7.2021).
- 90
-
WHO, Health Workforce Support and Safeguards List [wie Fn. 88].
- 91
-
ILO/OECD/WHO, Working for Health, 2021, <https://work ing4health.org/> (eingesehen am 15.7.2021); WHO, The Global Health Observatory, 2021, <https://www.who.int/data/gho/ data/themes/health-workforce> (eingesehen am 15.7.2021); European Observatory on Health Systems and Policies, Addressing Needs in the Public Health Workforce in Europe, Kopenhagen: Regionalbüro für Europa der WHO, 2014, <https:// www.euro.who.int/__data/assets/pdf_file/0003/248304/Addressing-needs-in-the-public-health-workforce-in-Europe.pdf> (eingesehen am 15.7.2021); Integrated African Health Observatory/African Health Workforce Observatory/Regionalbüro für Afrika der WHO, 2021, <https://aho.afro.who.int/hrh/af> (eingesehen am 15.7.2021).
Alle Rechte vorbehalten.
Abdruck oder vergleichbare Verwendung von Arbeiten der Stiftung Wissenschaft und Politik ist auch in Auszügen nur mit vorheriger schriftlicher Genehmigung gestattet.
SWP-Studien unterliegen einem Verfahren der Begutachtung durch Fachkolleginnen und -kollegen und durch die Institutsleitung (peer review), sie werden zudem einem Lektorat unterzogen. Weitere Informationen zur Qualitätssicherung der SWP finden Sie auf der SWP-Website unter https:// www.swp-berlin.org/ueber-uns/qualitaetssicherung/.
SWP‑Studien geben die Auffassung der Autoren und Autorinnen wieder.
© Stiftung Wissenschaft und Politik, Berlin, 2021
SWP
Stiftung Wissenschaft und Politik
Deutsches Institut für Internationale Politik und Sicherheit
Ludwigkirchplatz 3–4
10719 Berlin
Telefon +49 30 880 07-0
Fax +49 30 880 07-200
www.swp-berlin.org
swp@swp-berlin.org
ISSN (Print) 1611-6372
ISSN (Online) 2747-5115
doi: 10.18449/2021S24